Lietuvos chirurgija ISSN 1392–0995 eISSN 1648–9942
2020, vol. 19(3–4), pp. 101–108 DOI: https://doi.org/10.15388/LietChirur.2020.19.29
Plyšusios Achilo sausgyslės rekonstrukcija: atvirosios ir minimaliai invazyvios chirurginio gydymo metodikų artimųjų rezultatų palyginimas. Perspektyvusis randomizuotas tyrimas
Aleksas Makulavičius
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Klinikinės medicinos institutas, Vilniaus universiteto Medicinos fakultetas, Vilnius, Lietuva
Clinic of Rheumatology, Orthopaedics Traumatology and Reconstructive Surgery, Institute of Clinical Medicine, Vilnius University, Faculty of Medicine, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Vilnius, Lietuva
Republican Vilnius University Hospital, Vilnius, Lithuania
El. paštas makulaviciusa@gmail.com
Giedrius Mazarevičius
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Klinikinės medicinos institutas, Vilniaus universiteto Medicinos fakultetas, Vilnius, Lietuva
Clinic of Rheumatology, Orthopaedics Traumatology and Reconstructive Surgery, Institute of Clinical Medicine, Vilnius University, Faculty of Medicine, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Vilnius, Lietuva
Republican Vilnius University Hospital, Vilnius, Lithuania
El. paštas giedriusmazarevicius@gmail.com
Povilas Masionis
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Klinikinės medicinos institutas, Vilniaus universiteto Medicinos fakultetas, Vilnius, Lietuva
Clinic of Rheumatology, Orthopaedics Traumatology and Reconstructive Surgery, Institute of Clinical Medicine, Vilnius University, Faculty of Medicine, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Vilnius, Lietuva
Republican Vilnius University Hospital, Vilnius, Lithuania
El. pastas povilasmasionis@yahoo.com
Matas Urmanavičius
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Klinikinės medicinos institutas, Vilniaus universiteto Medicinos fakultetas, Vilnius, Lietuva
Clinic of Rheumatology, Orthopaedics Traumatology and Reconstructive Surgery, Institute of Clinical Medicine, Vilnius University, Faculty of Medicine, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Vilnius, Lietuva
Republican Vilnius University Hospital, Vilnius, Lithuania
El. paštas matas.urmanavicius@gmail.com
Mindaugas Klinga
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Klinikinės medicinos institutas, Vilniaus universiteto Medicinos fakultetas, Vilnius, Lietuva
Clinic of Rheumatology, Orthopaedics Traumatology and Reconstructive Surgery, Institute of Clinical Medicine, Vilnius University, Faculty of Medicine, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Vilnius, Lietuva
Republican Vilnius University Hospital, Vilnius, Lithuania
El. paštas mindaugas.klinga@gmail.com
Valentinas Uvarovas
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Klinikinės medicinos institutas, Vilniaus universiteto Medicinos fakultetas, Vilnius, Lietuva
Clinic of Rheumatology, Orthopaedics Traumatology and Reconstructive Surgery, Institute of Clinical Medicine, Vilnius University, Faculty of Medicine, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Vilnius, Lietuva
Republican Vilnius University Hospital, Vilnius, Lithuania
El. paštas valiusuvarovas@gmail.com
Narūnas Porvaneckas
Reumatologijos, ortopedijos-traumatologijos ir rekonstrukcinės chirurgijos klinika, Klinikinės medicinos institutas, Vilniaus universiteto Medicinos fakultetas, Vilnius, Lietuva
Clinic of Rheumatology, Orthopaedics Traumatology and Reconstructive Surgery, Institute of Clinical Medicine, Vilnius University, Faculty of Medicine, Vilnius, Lithuania
Respublikinė Vilniaus universitetinė ligoninė, Vilnius, Lietuva
Republican Vilnius University Hospital, Vilnius, Lithuania
El. paštas narunas.porvaneckas@gmail.com
Santrauka. Įvadas. Vis dar nėra žinoma, kuris chirurginis metodas geriausias ūmiems Achilo sausgyslės plyšimams gydyti. Straipsnyje pristatomo randomizuoto tyrimo tikslas – palyginti ūmaus Achilo sausgyslės plyšimo chirurginio gydymo rezultatus, taikant atvirąjį ir minimaliai invazyvų rekonstrukcijos metodus. Metodai. 100 pacientų atsitiktinės atrankos būdu įtraukti į vieną iš dviejų grupių: A grupę sudarė pacientai, kuriems plyšusios Achilo sausgyslės rekonstrukcija atlikta taikant atvirąjį „karūnos“ tipo metodą, B grupę – pacientai, kurių plyšusi Achilo sausgyslė susiūta taikant minimaliai invazyvią Bunnell’io metodiką. Abiejose grupėse naudoti tirpstantys siūlai. 87 pacientai stebėti 6 mėn. Rezultatai. Statistiškai reikšmingo skirtumo tarp tiriamųjų grupių, lyginant ATRS (angl. Achilles Tendon Total Rupture Score) klausimyno įverčius, blauzdos apimtis, pasistiebimą ant vienos kojos, pėdos ramybės padėtį, paciento pasitenkinimą, laiką iki grįžimo į darbą ar sportą, nenustatyta. Taikant minimaliai invazyvų metodą, operacijos buvo daug trumpesnės. Iš viso registruota 13 komplikacijų (5 A grupėje ir 8 B grupėje). Giliosios infekcijos atvejų neregistruota. Dėl kilusių komplikacijų nereikėjo atlikti nė vienos pakartotinos operacijos. Išvados. Nustatyta, kad tiek atvirasis, tiek ir minimaliai invazyvus rekonstrukcijos metodai yra efektyvūs ir saugūs, naudojant tirpstančius siūlus. Vis dėlto, palyginti su atviruoju metodu, taikant minimaliai invazyvų metodą plyšusi Achilo sausgyslė susiuvama daug greičiau.
Reikšminiai žodžiai: Achilo sausgyslė, plyšimas, rekonstrukcija, randomizuotas tyrimas.
Short-term Outcomes of Open “Crown” Type v. Percutaneous Bunnell Type Repair of Acute Achilles Tendon Ruptures. Randomized Control Study
Abstract. Background. The optimal treatment of acute Achilles tendon ruptures is still under debate. The purpose of this randomized controlled trial was to evaluate outcomes of open repair comparing with percutaneous procedure for Achilles tendon ruptures. Methods. 100 patients with acute Achilles tendon rupture were randomized in two groups: open “crown” type (group A) and percutaneous Bunnell type repair (group B). Absorbable suture was used in both groups. 87 patients were available for the mean follow up of 6 months. Results. No statistically significant difference was observed between groups in ATRS (Achilles Tendon Total Rupture Score), leg circumference, single heel rise, Achilles resting angle, time back to work and sports and overall patient satisfaction. Percutaneous technique was much faster. Overall 13 complications occurred in both groups (5 and 8 respectively). No deep infection occurred, no revisions were needed. Conclusions. Both techniques showed to be effective and safe when using absorbable suture material with a high patient satisfaction and a low complication rate, but percutaneous repair was significantly faster.
Key words: Achilles Tendon, rupture, repair, randomized trial.
Received: 2020/07/05. Accepted: 2020/08/14.
Copyright © 2020 Aleksas Makulavičius, Giedrius Mazarevičius, Povilas Masionis, Matas Urmanavičius, Mindaugas Klinga, Valentinas Uvarovas, Narūnas Porvaneckas. Published by Vilnius University Press. This is an Open Access article distributed under the terms of the Creative Commons Attribution Licence, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Įvadas
Achilo sausgyslės plyšimai – aktuali ortopedijos ir traumatologijos tema. Šių traumų šiuolaikinėje visuomenėje dažnėja, trauma ypač būdinga jauniems darbingiems ir aktyviai sportuojantiems vyrams. Mokslinėje literatūroje nurodoma, kad pastaraisiais metais Achilo sausgyslės plyšimų dažnis yra 21 atvejis 100 000 gyventojų [1].
Pasaulyje taikomas tiek konservatyvus, tiek chirurginis Achilo sausgyslės plyšimų gydymo būdai [2, 3]. Manoma, kad chirurginio gydymo funkciniai rezultatai yra geresni [4, 5]. Tinkamas pasirinkimas – klasikinis atvirasis susiuvimas, tačiau kartais kyla žaizdos gijimo komplikacijų, kurios gali būti susijusios su labai bloga išeitimi, jeigu išsivysto gilioji lėtinė infekcija [6]. Žaizdos gijimo komplikacijų rizika mažesnė taikant minimaliai invazyvią chirurginę techniką [7–10], tačiau yra tikimybė, kad rekonstrukcijos kokybė bus prastesnė dėl nepakankamos plyšusių sausgyslės galų adaptacijos.
Šiame straipsnyje pristatomo perspektyviojo randomizuoto tyrimo tikslas – įvertinti ir palyginti dviejų skirtingų chirurginių metodų – atvirojo „karūnos“ tipo ir minimaliai invazyvios Bunnell’io metodikos – rezultatus. Pateikiami artimieji 6 mėn. rezultatai ir komplikacijų analizė.
Tyrimo metodika
Pacientai
Tirti 2013–2017 m. Respublikinėje Vilniaus universitetinėje ligoninėje dėl ūmaus Achilo sausgyslės plyšimo operuoti pacientai, kurie sutiko dalyvauti perspektyviajame randomizuotame tyrime ir pasirašė oficialų sutikimą. Tiriamąją imtį sudarė 100 pacientų, kurie atitiko įtraukimo į studiją kriterijus: pacientas yra darbingo amžiaus (18–65 m.), sutinka dalyvauti tyrime; nustatytas uždaras Achilo sausgyslės plyšimas tipinėje vietoje; trauma patirta ne daugiau kaip prieš dvi savaites. Atmetimo kriterijai – ženklūs rizikos veiksniai, bloginantys žaizdos gijimą (cukrinis diabetas, reumatoidinis artritas, steroidų vartojimas, kitos imunosupresinės būklės, kraujotakos sutrikimai galūnėje, randiniai pakitimai po kitų traumų, pacientas nedrausmingas ar nemotyvuotas). Pacientai atsitiktinės atrankos būdu įtraukti į vieną iš dviejų grupių: A grupės pacientams atlikta atviroji „karūnos“ tipo Achilo sausgyslės rekonstrukcija, B grupės pacientams – minimaliai invazyvi rekonstrukcija, laikantis Bunnell’io metodikos. Tyrime dalyvavusių pacientų amžius ir kiti demografiniai rodikliai pateikiami 1 lentelėje. Statistiškai reikšmingo skirtumo tarp grupių nenustatyta.
Praėjus 6 mėn. po operacijos, funkcinės būklės įvertinti atvyko 87 pacientai (87 %): 44, priklausantys A grupei, ir 43, priklausantys B grupei. Pirminiu operacinio gydymo rezultatų vertinimo kriterijumi pasirinktas specifinis ATRS (angl. Achilles Tendon Total Rupture Score) klausimynas traumai vertinti [11, 12]. Antriniai vertinimo kriterijai: pacientų pasitenkinimas, laikas iki grįžimo į darbą ir sportą, pasistiebimas ant vienos kojos, blauzdos apimtis ir blauzdų simetrijos indeksas, pėdos padėtis esant ramybės būsenai, komplikacijos ir operacijos trukmė.
Operacinė metodika
A grupės pacientams taikyta atviroji „karūnos“ tipo rekonstrukcija. Plyšimo zona pasiekta naudojant medialinę prieigą. Visais atvejais buvo stengiamasi išsaugoti peritenoną. Abu Achilo sausgyslės galai buvo padalyti į 3 pluoštus (1 pav.). Šie pluoštai susiūti tarpusavyje, jungiant „šoną su šonu“ tirpiu siūlu (Vicryl, nr. 1). Suformuota sausgyslė papildomai apsiūta taikant Bunnell’io metodiką (būtina sąlyga – trigubos ašinės siūlės). Kruopščiai susiūtas peritenonas ir blauzdos fascija.
1 lentelė. Pacientų, kuriems taikyti atvirasis ir minimaliai invazyvus metodai, demografiniai duomenys
|
Tiriamųjų duomenys |
A grupė |
B grupė |
p reikšmė |
|
|
Amžius (SD) |
37,82 (±10,1) |
35,93 (±9,49) |
0,398 |
|
|
Lytis (V / M) |
39/5 |
38/5 |
0,969 |
|
|
Operuota kūno pusė (K / D) |
25/19 |
21/22 |
0,456 |
|
|
Profesija |
Biuro darbuotojas |
31 |
31 |
0,866 |
|
Dirba fizinį darbą |
13 |
12 |
||
|
Mėgėjiškai sportuojantieji |
36/44 (82 %) |
39/43 (91 %) |
0,230 |
|
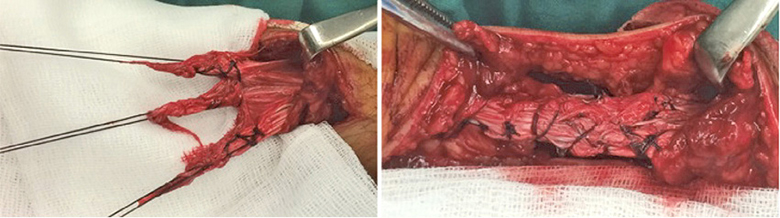
1 pav. Proksimalinis ir distalinis Achilo sausgyslės galai padalijami į tris pluoštus, kurie tarpusavyje susiuvami „šonas į šoną“, suformuojant „karūnos“ formos rekonstrukciją
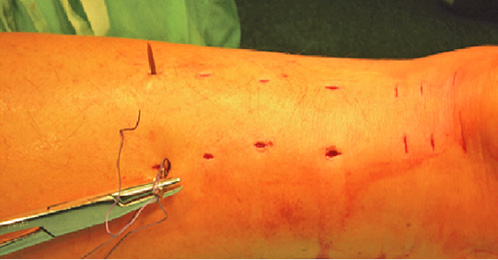
2 pav. Minimaliai invazyvi rekonstrukcija, taikant Bunnell’io metodiką
B grupės pacientams taikyta minimaliai invazyvi rekonstrukcija, laikantis Bunnell’io metodikos [13]. Siuvant trigubas ašines siūles, naudotas toks pats siūlas, kaip ir A grupės pacientams. Siūlai pervesti per tris poras (medialinėje ir lateralinėje pusėse) mažų pjūvelių abiejose Achilo sausgyslės plyšimo pusėse (2 pav.). Maži pjūveliai padaryti šiek tiek medialiau, arčiau vidurio linijos, kad būtų sumažinta n. suralis sužalojimo rizika. Mazgai surišti per papildomus mažus pjūvelius plyšimo aukštyje (abiejose pusėse).
Abiejose tiriamųjų grupėse rekonstruojamos sausgyslės fiziologinis ilgis nustatytas lyginant jį su sveikos pėdos sausgysle (vertinta ramybės būsena, kai koja yra 90 laipsnių fleksijoje per kelio sąnarį). Po operacijos čiurnos sąnarys imobilizuotas gipsu 20⁰–25⁰ „equinus“ padėtyje. Po trijų savaičių operacinės siūlės pašalintos, gipso įtvaras pakeistas specialiu ortopediniu batu. Pacientas išmokytas kas savaitę keisti „equinus“ padėtį, kol palaipsniui pėdos padėtis bus neutrali. Pasiekus šią padėtį, pacientui leista iš dalies priminti operuota koja. Praėjus 6 savaitėms, leista minti operuota koja visu svoriu, be įtvaro. Visiems pacientams taikytas vienodas reabilitacijos protokolas.
Statistinė analizė
Statistinė analizė atlikta naudojant SPSS 18 statistinį paketą (SPSS Inc., Chicago, IL). Duomenų skirstinys vertintas Shapiro ir Wilko testu. Normalųjį skirstinį turintys duomenys lyginti naudojant Studento t testą. Duomenys, kurių skirstinys nebuvo normalusis, lyginti naudojant Manno ir Whitney U testą. Skirtumas laikytas statistiškai reikšmingu, jei p < 0,05.
Rezultatai
Tyrimo rezultatai pateikiami 2 lentelėje.
2 lentelė. Tyrimo rezultatai
|
Vertintas |
Bendrasis |
Atvirasis metodas |
Minimaliai invazyvus metodas |
p |
|||||||
|
Vidurkis |
SD |
Intervalas |
Mediana |
Vidurkis |
SD |
Intervalas |
Mediana |
||||
|
Amžius (metais) |
36,89 (9,79) |
37,82 |
10,09 |
24–63 |
35 |
35,93 |
9,49 |
22–58 |
34 |
0,398 |
|
|
Pooperacinis skausmas (balais) |
3,36 (1,73) |
3,5 |
1,75 |
0–7 |
3 |
3,21 |
1,71 |
0–8 |
3 |
0,435 |
|
|
Pasitenkinimas po operacijos (balais) |
9,85 (0,390) |
9,86 |
– |
9–10 |
10 |
9,84 |
– |
8–10 |
10 |
0,932 |
|
|
Operacijos trukmė (min.) |
48,56 (16,58) |
61,59 |
– |
35–90 |
60 |
35,47 |
– |
25–70 |
35 |
<0,001 |
|
|
Grįžimas į patenkinamą lygį (dienomis) |
136,67 (46,72) |
137,05 |
– |
60–270 |
120 |
136,28 |
– |
90–270 |
120 |
0,633 |
|
|
Nedarbingumo trukmė (dienomis) (78 pacientai) |
71,72 (51,21) |
67,19 |
– |
0–156 |
76 |
75,6 |
– |
0–280 |
73,5 |
0,833 |
|
|
Blauzdos apimtis (mm) |
395,22 (33,45) |
396,16 |
35,46 |
330–495 |
400 |
394,26 |
31,64 |
320–455 |
395 |
0,793 |
|
|
Galūnės simetrijos indeksas: operuotos / neoperuotos blauzdos apimtis* 100 % |
– |
97,12 |
– |
93–100 |
97,58 |
96,53 |
– |
92–100 |
96,96 |
0,277 |
|
|
Pasistie-bimai ant pirštų |
Maksi-maliai |
28,49 (20,1) |
31,32 |
– |
0–120 |
21,50 |
25,60 |
– |
3–62 |
25 |
0,478 |
|
Per 30 sek. |
22,84 (11,66) |
22,34 |
– |
0–60 |
20 |
23,35 |
– |
3–60 |
21 |
0,727 |
|
|
ATRS įvertis |
88,34 (8,83) |
89,95 |
– |
65–100 |
92 |
86,70 |
– |
62–97 |
91 |
0,122 |
|
3 lentelė. Komplikacijos
|
Komplikacija |
Pacientų |
Nuošimtis |
Chirurginis metodas |
|
|
Atvirasis |
Perkutaninis |
|||
|
Dalinis plyšimas |
5 |
5,7 % |
3 (7 %) |
2 (4,5 %) |
|
Suralinio nervo pažeidimas |
3 |
3,4 % |
– |
3 (6,8 %; |
|
Giliųjų venų trombozė |
1 |
1,1 % |
– |
1 (be pasekmių) |
|
Paviršinės žaizdos problemos |
2 |
2,3 % |
– |
2 (4,5 %) |
|
Keloidinis randas |
2 |
2,3 % |
2 (4,5 %) |
– |
|
Iš viso |
13 |
14,9 % |
5 (11 %) |
8 (18 %) |
4 lentelė. Mokslinės literatūros duomenų palyginimas
|
Studija |
Metai |
Pacientų |
ATRS |
ATRS |
p reikšmė |
Stebėjimo laikotarpis (mėnesiais) |
|
Mūsų atliktas tyrimas |
2019 |
87 |
88 |
84 |
0,589 |
6 |
|
M. Rozis et al. [22] |
2018 |
82 |
94 |
95 |
>0,05 |
12 |
|
D. Baumfield et al. [23] |
2018 |
38 |
95,1 |
96,1 |
0,588 |
12 |
|
M. R. Carmont et al. [24] |
2013 |
58 |
89 |
88,88 |
n. s. |
12 |
Diskusija
Mokslinėje literatūroje diskutuojama, kaip geriausia gydyti ūmius Achilo sausgyslės plyšimus. Chirurginio gydymo pranašumas – tiesioginė mechaninė plyšusios Achilo sausgyslės rekonstrukcija: atstumas tarp plyšusios sausgyslės galų gerai kontroliuojamas, o tai leidžia atkurti tinkamą sausgyslės ilgį. Kartu kontroliuojamas ir reikiamas raumenų įtempimas [14], sumažinamas tarpas tarp plyšusių skaidulų (mažėja pakartotinų plyšimų tikimybė). Sumažinus tarpą, galima tikėtis greitesnio gijimo ir reabilitacijos bei ankstyvesnio grįžimo į darbą ir sportą. Gydant chirurginiu būdu, tiek chirurgai, tiek pacientai tikisi gerų ir greitų funkcinių rezultatų.
Pagrindinis atvirosios chirurginės rekonstrukcijos trūkumas – žaizdos giliosios infekcijos rizika (nustatoma 2–4 proc. pacientų) [15]. Jeigu infekcinis procesas tampa lėtinis, gydymas labai užtrunka, brangiai kainuoja, išeitys blogėja, pacientai ilgam lieka nedarbingi. Dažnai prireikia ir kelių papildomų operacijų, kai šalinami infekuoti netirpūs siūlai. Galimi šios problemos sprendimo būdai – taikyti minimaliai invazyvias siuvimo metodikas ir naudoti tirpius siūlus.
G. W. C. Ma ir T. G. Griffithas pirmieji pasiūlė taikyti perkutaninį metodą Achilo sausgyslei siūti [16]. Šis metodas labiau negu kiti metodai tausoja minkštuosius audinius aplink plyšusią sausgyslę, kuri anatomiškai lokalizuota nepalankioje zonoje, pasižymi labai plonu minkštųjų audinių padengimu ir prasta kraujotaka. Vis dėlto, Achilo sausgyslę siuvant perkutaniniu būdu, blogėja plyšusių sausgyslės galų adaptacijos kontrolė ir išauga pakartotinų plyšimų tikimybė. Taip pat kyla nemaža n. suralis, esančio šalia Achilo sausgyslės, pažeidimo rizika.
Atsižvelgus į iškeltus chirurginių metodų trūkumus, abu mūsų atliktame tyrime taikyti plyšusios Achilo sausgyslės siuvimo būdai kiek patobulinti. Taikant atvirąjį rekonstrukcijos metodą sausgyslei siūti, siekiant sumažinti giliosios infekcijos riziką, naudoti tirpūs Vicril 1 siūlai [17]. Tyrimo rezultatai parodė, kad nebuvo registruota nė vieno lėtinės infekcijos atvejo. Tirpių siūlų tvirtumas ilgainiui mažėja, todėl operacijai naudotos trigubos ašinės siūlės (angl. core stitches). Dar viena tikėtina atvirosios rekonstrukcijos metodikos problema – siuvamos sausgyslės sutrumpinimas, nes chirurgas dažniausiai siekia gero plyšusių sausgyslės galų kontakto [18]. Atliekant tyrimą, taikytas trijų pluoštų adaptacijos metodas, kuris užtikrina geresnį plyšusių skaidulų kontaktą ir leidžia išvengti sausgyslės sutrumpinimo. Sausgyslės sutrumpinimas, tikėtina, gali padidinti pakartotinų plyšimų tikimybę. Tyrimo rezultatai parodė, kad po atvirojo susiuvimo įvyko trys pakartotini plyšimai.
Siuvant perkutaniškai, sausgyslės galų adaptacija yra prastesnė, tikėtinas ilgesnis gijimas, todėl, atliekant tyrimą, minimaliai invazyviam siuvimo metodui taip pat naudotos trigubos siūlės Vicril 1 siūlais. Mokslinėje literatūroje didesnis siūlų kiekis Achilo sausgyslės rekonstrukcijai atlikti nenagrinėtas ir nėra rekomenduotas. Tyrimo rezultatai parodė, kad po minimaliai invazyvaus susiuvimo įvyko du pakartotini plyšimai. Šie kiekybiniai rodikliai atitinka mokslinės literatūros duomenis ir iš esmės nesiskiria nuo aptartų atvirosios rekonstrukcijos duomenų. Nagrinėjamu atveju didelė problema gali būti n. suralis pažeidimas. Komplikacija, įvairių mokslinių studijų duomenimis, gali siekti 18–20 proc. [19, 20]. Taikant mūsų rekomenduojamą siūlių medializacijos metodiką ir tirpius siūlus, n. suralis pažeidimai po minimaliai invazyvaus susiuvimo sudarė tik 6 proc. Minėtina, kad tai gerokai daugiau patvirtintų komplikacijų atvejų negu jų fiksuota pritaikius atvirojo susiuvimo metodiką. Taigi, galima teigti, kad atliktas tyrimas patvirtina mokslinės literatūros duomenis, jog, taikant perkutaninę metodiką, kyla didesnė n. suralis sužalojimo rizika. Šie pažeidimai ilgainiui gali išnykti (kai rezorbuojasi tirpūs siūlai).
Kalbant apie vieną svarbiausių komplikacijų – pakartotinus plyšimus, – galima teigti, kad esminių statistiškai reikšmingų skirtumų tarp abiejų taikytų metodų nenustatyta. Nagrinėjant kitas, galbūt kiek mažiau reikšmingas komplikacijas, esminių skirtumų taip pat nepastebėta.
Vieni iš pacientams svarbesnių veiksnių – grįžimo į darbą trukmė ir reabilituojamo segmento funkcija. Palyginus abu taikytus chirurginius metodus, matyti, kad grįžimo į darbą trukmės skirtumas statistiškai nereikšmingas (67 dienos po atvirojo ir 76 dienos po perkutaninio susiuvimo). Funkciniai rezultatai, vertinant ATRS skalę po 6 mėn., buvo šiek tiek geresni po atvirojo susiuvimo (89,95 po atvirosios ir 86,7 po minimaliai invazyvios rekonstrukcijos), šis skirtumas taip pat statistiškai nereikšmingas.
Minėtinas ir chirurgui bei gydymo įstaigai svarbus aspektas – operacijos trukmė. Šiuo atveju daug pranašesnis minimaliai invazyvus susiuvimo būdas, nes operacija trunka gerokai trumpiau (plg. 35 min. ir 61 min.). Skirtumas akivaizdus, statistiškai reikšmingas. Tai gali būti svarbu didelių miestų gydymo įstaigoms, kuriose atliekama daug operacijų.
Išvados
Abu tyrime taikyti chirurginiai metodai yra efektyvūs ir saugūs. Komplikacijų, kilusių pritaikius tiriamuosius metodus, skaičius ir dažnis iš esmės nesiskiria. Atvirojo metodo funkciniai rezultatai nėra statistiškai reikšmingai pranašesni negu minimaliai invazyvios rekonstrukcijos, tačiau, taikant minimaliai invazyvų metodą, operacija yra trumpesnė, o tai gali būti svarbu didžiųjų miestų klinikoms, kuriose atliekama daug operacijų.
Literatūra
1. Lantto I, Heikkinen J, Flinkkilä T, Ohtonen P, Leppilahti J. Epidemiology of Achilles tendon ruptures: increasing incidence over a 33-year period. Scand J Med Sci Sports 2015; 25(1): e133–138. DOI: 10.1111/sms.12253.
2. Khan RJK, Fick D, Keogh A, Crawford J, Brammar T, Parker M. Treatment of acute Achilles tendon ruptures: A meta-analysis of randomized, controlled trials. J Bone Joint Surg Am 2005; 87(10): 2202–2210. DOI: 10.2106/JBJS.D.03049.
3. Khan RJK, Carey Smith RL. Surgical interventions for treating acute Achilles tendon ruptures. Cochrane Database Syst Rev 2010. DOI: 10.1002/14651858.cd003674.pub4.
4. Erickson BJ, Mascarenhas R, Saltzman BM, Walton D, Lee S, Cole BJ, Bach BR. Is Operative Treatment of Achilles Tendon Ruptures Superior to Nonoperative Treatment?: A Systematic Review of Overlapping Meta-analyses. Orthop J Sport Med 2015; 3(4). DOI: 10.1177/2325967115579188.
5. Nilsson-Helander K, Grävare Silbernagel K, Thomeé R, Faxén E, Olsson N, Eriksson BI, Karlsson J. Acute achilles tendon rupture: a randomized, controlled study comparing surgical and nonsurgical treatments using validated outcome measures. Am J Sports Med 2010; 38: 2186–2193. DOI: 10.1177/0363546510376052.
6. van Maele M, Misselyn D, Metsemakers WJ, Sermon A, Nijs S, Hoekstra H. Is open acute Achilles tendon rupture repair still justified? A single center experience and critical appraisal of the literature. Injury 2018; 49: 1947–1952. DOI: 10.1016/j.injury.2018.08.012.
7. Grassi A, Amendola A, Samuelsson K, Svantesson E, Romagnoli M, Bondi A, Mosca M, Zaffagnini S. Minimally Invasive Versus Open Repair for Acute Achilles Tendon Rupture: Meta-Analysis Showing Reduced Complications, with Similar Outcomes, After Minimally Invasive Surgery. J Bone Joint Surg Am 2018; 100(22): 1969–1981. DOI: 10.2106/JBJS.17.01364.
8. Del Buono A, Volpin A, Maffulli N. Minimally invasive versus open surgery for acute Achilles tendon rupture: a systematic review. Br Med Bull 2014; 109: 45–54. DOI: 10.1093/bmb/ldt029.
9. Čretnik A, Kosanović M, Smrkolj V. Percutaneous versus open repair of the ruptured Achilles tendon: A comparative study. Am J Sports Med 2005. DOI: 10.1177/0363546504271501.
10. Gigante A, Moschini A, Verdenelli A, Del Torto M, Ulisse S, De Palma L. Open versus percutaneous repair in the treatment of acute Achilles tendon rupture: A randomized prospective study. Knee Surgery, Sport Traumatol Arthrosc 2008. DOI: 10.1007/s00167-007-0448-z.
11. Nilsson-Helander K, Thomeé R, Grävare Silbernagel K, Thomeé P, Faxén E, Eriksson BI, Karlsson J. The Achilles tendon Total Rupture Score (ATRS): development and validation. Am J Sports Med 2007; 35(3): 421–426. DOI: 10.1177/0363546506294856.
12. Hansen MS, Christensen M, Budolfsen T, Østergaard TF, Kallemose T, Troelsen A, Barfod KW. Achilles tendon Total Rupture Score at 3 months can predict patients’ ability to return to sport 1 year after injury. Knee Surgery, Sport Traumatol Arthrosc 2016; 24(4): 1365–1371. DOI: 10.1007/s00167-015-3974-0.
13. Makulavicius A, Martin Oliva X, Mazarevicius G, Klinga M, Uvarovas V, Porvaneckas N, Monzó Planella M, Mazurek T. Comparative anatomical study of standard percutaneous and modified medialized percutaneous Bunnell type repair for artificial Achilles tendon rupture: positive effect of medialisation of the stitches with lower risk of sural nerve injury. Folia Morphol (Warsz) 2015. DOI: 10.5603/FM.a2015.0067.
14. Schepull T, Aspenberg P. Early Controlled Tension Improves the Material Properties of Healing Human Achilles Tendons After Ruptures: A Randomized Trial. Am J Sports Med 2013; 41: 2550–2557. DOI: 10.1177/0363546513501785.
15. Kołodziej L, Bohatyrewicz A, Kromuszczyńska J, Jezierski J, Biedroń M. Efficacy and complications of open and minimally invasive surgery in acute Achilles tendon rupture: a prospective randomised clinical study-preliminary report. Int Orthop 2013; 37: 625–629. DOI: 10.1007/s00264-012-1737-9.
16. Ma GWC, Griffith TG. Percutaneous repair of acute closed ruptured Achilles tendon: a new technique. Clin Orthop Relat Res 1977; 128: 247–255. DOI: 10.1097/00003086-197710000-00036.
17. Kocaoglu B, Ulku TK, Gereli A, Karahan M, Turkmen M. Evaluation of Absorbable and Nonabsorbable Sutures for Repair of Achilles Tendon Rupture With a Suture-Guiding Device. Foot Ankle Int 2015; 36: 691–695. DOI: 10.1177/1071100714568868.
18. Heikkinen J, Lantto I, Piilonen J, Flinkkilä T, Ohtonen P, Siira P, Laine V, Niinimäki J, Pajala A, Leppilahti J. Tendon Length, Calf Muscle Atrophy, and Strength Deficit After Acute Achilles Tendon Rupture. J Bone Jt Surg 2017; 99(18): 1509–1515. DOI: 10.2106/JBJS.16.01491.
19. Aibinder WR, Patel A, Arnouk J, El-Gendi H, Korshunov Y, Mitgang J, Uribe J. The rate of sural nerve violation using the Achillon device: a cadaveric study. Foot Ankle Int 2013; 34(6): 870–875. DOI: 10.1177/1071100712473097.
20. Śliwa M. Percutaneous and minimally invasive Achilles tendon repair – review of surgical techniques. Polish Orthop Traumatol 2014; 79: 92–96.