Lietuvos chirurgija ISSN 1392–0995 eISSN 1648–9942
2019, vol. 18(2), pp. 91–100 DOI: https://doi.org/10.15388/LietChirur.2019.18.10
Stemplės vėžio gydymo rezultatai Nacionaliniame vėžio institute 2008–2017 metais
Sigitas Zaremba
Nacionalinis vėžio institutas, Santariškių g. 1, LT-08406 Vilnius, Lietuva
National Cancer Institute, Santariškių Str. 1, LT-08406 Vilnius, Lithuania
El. paštas sigitas.zaremba@nvi.lt
Renatas Aškinis
Nacionalinis vėžio institutas, Santariškių g. 1, LT-08406 Vilnius, Lietuva
National Cancer Institute, Santariškių Str. 1, LT-08406 Vilnius, Lithuania
Agota Piščikaitė
Vilniaus universiteto Medicinos fakultetas, M. K. Čiurlionio g. 21/27, LT-03101 Vilnius, Lietuva
Faculty of Medicine, Vilnius University, M. K. Čiurlionio Str. 21/27, LT-03101 Vilnius, Lithuania
Giedrė Smailytė
Nacionalinis vėžio institutas, Santariškių g. 1, LT-08406 Vilnius, Lietuva
National Cancer Institute, Santariškių Str. 1, LT-08406 Vilnius, Lithuania
Saulius Cicėnas
Nacionalinis vėžio institutas, Santariškių g. 1, LT-08406 Vilnius, Lietuva
National Cancer Institute, Santariškių Str. 1, LT-08406 Vilnius, Lithuania
Santrauka. Įvadas. Stemplės vėžys (SV) yra aštunta pagal dažnumą onkologinė liga ir šešta mirties dėl vėžio priežastis pasaulyje. Nepaisant pažangos šią ligą diagnozuojant ir gydant, bendrasis 5-erių metų reliatyvus išgyvenamumas siekia 15–25 proc. Straipsnio tikslas – apžvelgti 2008–2017 m. Nacionaliniame vėžio institute (NVI) gydyto SV atvejų gydymo patirtį, įvertinti operacinio, konservatyvaus ir paliatyvaus gydymo rezultatus, nustatyti ligonių išgyvenamumą. Tyrimo metodika. 2008–2017 m. NVI gydėsi 512 pacientų, sergančių SV. Ligoniams taikytas operacinis, paliatyvus operacinis, chemospindulinis, spindulinis, chemoterapinis ar simptominis gydymas. Statistinė analizė atlikta naudojant STATA 11 statistinę programinę įrangą. Rezultatai. Tirtų pacientų amžiaus vidurkis – 61,8 metai. Iš 512 tiriamųjų 63 buvo moterys (12,3 %), 449 – vyrai (87,7 %). I stadijos vėžiu sirgo 25 (4,9 %), II stadijos vėžiu – 74 (14,4 %), III stadijos vėžiu – 258 (50,4 %), IV stadijos vėžiu – 155 (30,3 %) pacientai. Dažniausia morfologija – plokščialąstelinė karcinoma (445 atvejai, 86,9 %), adenokarcinoma – 48 atvejai (9,4 %). Operuoti radikaliai – 75 (14,6 %), paliatyviai – 271 ligonis. Chemospindulinis gydymas taikytas 97 (19,0 %) ligoniams, spindulinis – 81 (15,8 %), chemoterapinis – 111 (21,7 %), simptominis – 148 (28,9 %). Po radikalių operacijų komplikacijų dažnis – 46,17 proc., mirtingumas – 10,67 proc. Dažniausia komplikacija – fistulė. Bendrasis reliatyvus išgyvenamumas: vienus metus – 33,91 proc., penkerius metus – 9,0 proc. Atsižvelgiant į gydymo rūšį, reliatyvusis 5-erių metų išgyvenamumas po radikalių operacijų siekė 26,53 proc., po chemospindulinio gydymo – 17,95 proc., po radioterapinio gydymo – 5,36 proc., po chemoterapinio gydymo – 1,92 proc., po simptominio gydymo – 1,92 proc. Išvados: Po radikalaus SV operacinio gydymo pooperacinių komplikacijų dažnis siekė 46,17 proc., mirtingumas – 10,67 proc. Po paliatyvaus operacinio gydymo komplikacijų dažnis siekė 4,5 proc., mirtingumas – 0,7 proc. NVI gydytų SV sergančiųjų bendrasis 5-erių metų reliatyvus išgyvenamumas – 9,0 proc. Reikšmingos įtakos išgyvenamumui turėjo taikytas gydymas, diagnozuotos ligos stadija ir pirminio naviko dydis.
Reikšminiai žodžiai: stemplės vėžys, chirurginis gydymas, komplikacijos, išgyvenamumas.
Results of esophageal cancer treatment at National cancer institute 2008–2017 years
Abstract. Introduction. Esophageal carcinoma is the eighth most common cancer, and the sixth most common cause of cancer related deaths worldwide. Despite many advances in diagnosis and treatment, the 5-year survival rate for all patients with esophageal cancer ranges from 15% to 20%. Our aim was to analyze these patients results of operative, conservative and palliative treatment, determine the survival rate at the National Cancer Institute (NCI) since 2008 to 2017. Methods. From 2008 to 2017, 512 patients with esophageal cancer were treated in NCI. Patients received operative, palliative operative treatment, chemoradiotherapy, radiotherapy, chemotherapy or symptomatic treatment. Statistical analysis was performed using STATA 11 statistical software. Results. 512 patients (mean age 61.8 years) were analyzed: 63 women (12.3%) and 449 men (87.7%). 25 patients (4.9%) had I stage cancer, II stage – 74 (14.4%), III stage – 258 (50.4%), IV stage – 155 (30.3%). The prevalent morphology – squamous cell carcinoma – 445 cases (86.9%) and adenocarcinoma – 48 cases (9.4%). There were 75 (14.6%) patients who underwent radical operations and 271 – palliative operations. Chemoradiotherapy was applied in 97 (19.0%) patients, radiotherapy – 81 (15.8%), chemotherapy – 111 (21.7%), symptomatic treatment – 148 (28.9%). After radical operations, the rate of complications was 46.17% and mortality was 10.67%. The most common complication – fistula. Overall survival: 1 y – 33.91%, 5 y – 9.0%. Depending on the type of treatment, 5 y survival: after radical surgery – 26.53%, after chemoradiotherapy – 17.95%, after radiotherapy – 5.36%, after chemotherapy – 1.92%, after symptomatic treatment – 1.92%. Conclusions. In the radical surgical treatment group, the incidence of postoperative complications was 46.17% and mortality rate – 10.67%. In the palliative surgical treatment group, the incidence of postoperative complications was 4.5% and mortality rate – 0.7%. 5 year overall survival rate at the National Cancer Institute was 9.0%. Important influence on survival rate had treatment modality, stage of disease and size of primary tumor.
Key words: esophageal cancer, surgical treatment, complications, survival rate.
Received: 2019/04/05. Accepted: 2019/05/21.
Copyright © 2019 Sigitas Zaremba, Renatas Aškinis, Agota Piščikaitė, Giedrė Smailytė, Saulius Cicėnas. Published by Vilnius University Press.
This is an Open Access article distributed under the terms of the Creative Commons Attribution Licence, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Įvadas
Stemplės vėžys (SV) yra aštuntas pagal dažnumą piktybinis susirgimas ir šešta mirties dėl vėžio priežastis pasaulyje [1]. Daugiau negu 80 proc. susirgimo SV atvejų ir mirčių nustatoma besivystančiose šalyse [2]. Vyrams SV nustatomas apie 3–4 kartus dažniau negu moterims [3].
SV yra viena iš ligų, kuri priklauso nuo socialinės ir ekonominės padėties: sergamumas ir mirtingumas nuo SV yra didesnis mažiau išsivysčiusiose ar besivystančiose šalyse [5]. Aukštesnės socialinės padėties žmonės greičiau kreipiasi į gydytojus, jiems rečiau nustatoma vėlyvoji ligos stadija, dažniau taikoma chemoterapija po operacinio gydymo [4].
Prognozuojama, kad kitų rūšių vėžio atvejų per ateinančius dešimt metų turėtų mažėti, o SV atvejų skaičius, tikėtina, augs [6]. Nepaisant pažangos šią ligą diagnozuojant ir gydant, 5-erių metų reliatyvusis išgyvenamumas siekia 15–25 proc. [7]. Geriausių išgyvenamumo rezultatų pasiekiama, jei liga nustatoma anksti [8].
Vėžio registro duomenimis, 2012 m. sergamumas SV Lietuvoje nustatytas 6,9/100 000 gyventojų (207 atvejai): vyrų – 13,2/100 000 (181 atvejis), moterų – 1,6/100 000 (26 atvejai). 5-erių metų reliatyvusis išgyvenamumas moterims siekė 5,9 proc., vyrams – vos 2,7 proc. [9].
SV atvejų skaičius ir histologinis tipas skiriasi atsižvelgiant į geografinę zoną ir rasę. Tai gali būti susiję su skirtingu rizikos veiksnių poveikiu skirtingoms žmonių grupėms. Minėtinas „Azijos stemplės vėžio diržas“ – regionas, apimantis Turkiją, Šiaurės rytų Iraną, Kazachstaną ir Kinijos šiaurinę bei vidurinę dalis. Šiame regione itin dažnai sergama plokščialąsteliniu SV – sergamumo rodiklis siekia 100 atvejų 100 000 gyventojų (plg. JAV sergamumas yra tik 2,3 atvejų 100 000 gyventojų) [2]. Itin didelis sergamumas plokščialąsteliniu SV yra ir Pietryčių Afrikoje. Čia sergamumo rodikliai panašūs kaip ir Azijos šalyse. Apskritai, mirtingumas, sergant SV, pasaulyje mažėja, tačiau juodaodžių mirtingumas nuo SV išlieka dvigubai didesnis negu baltaodžių [8].
Sergamumas SV pagal histologinę formą per pastaruosius dešimtmečius labai pasikeitė. Prieš 40 metų JAV plokščialąstelinis vėžys sudarė daugiau negu 90 proc. SV atvejų. Šiandien pirmaujančiu SV tipu tapo liaukinis vėžys (80 proc. atvejų) [10]. JAV Nacionalinio vėžio instituto duomenimis, stemplės liaukinis vėžys yra greičiausiai plintanti vėžio rūšis JAV [2]. Analogiški sergamumo pokyčiai pastebimi ir kituose pasaulio kraštuose. Jungtinėje Karalystėje, Prancūzijoje ar Norvegijoje 2010–2015 m. vyrų sergamumas SV padidėjo iki 39,6 proc., moterų – 37,5 proc. Panašūs pokyčiai pastebėti ir Australijos žemyne [8]. Mažėjantis plokščialąstelinio vėžio dažnis siejamas su sumažėjusiu alkoholio ir tabako vartojimu, o liaukinio vėžio plitimas – su augančiu nutukimu, kuris padidina gastroezofaginio refliukso ligos (GERL) ar Barrett’o stemplės riziką, lemiančią tolesnį stemplės liaukinio vėžio vystymąsi [3]. Augantys liaukinio vėžio atvejų skaičiai taip pat gali būti sietini su Helicobacter pylori bakterijos paplitimo sumažėjimu, nes, metaanalizių duomenimis, infekuotumas CagA teigiamu H. pylori potipiu siejamas su mažesne rizika išsivystyti stemplės liaukiniam vėžiui [11].
Plokščialąstelinio ir liaukinio vėžio rizikos veiksniai skiriasi nedaug. Plokščialąsteliniam vėžiui atsirasti įtakos turi lytis, rasė, alkoholio vartojimas, rūkymas, mitybos įpročiai, genetinė predispozicija, liaukiniam vėžiui – lytis ir rasė, GERL ir Barrett’o stemplė, nutukimas, tabako ir alkoholio vartojimas, mitybos nepakankamumas (mažas vaisių ir daržovių vartojimas taip pat turi reikšmės [12]), vaistai, genetinė predispozicija [8]. Kelias SV gali būti užkirstas keičiant gyvenimo būdą, pašalinant modifikuojamus rizikos veiksnius, tokius kaip alkoholio vartojimas, rūkymas, netinkama mityba [12].
Operacinis gydymas yra pagrindinis SV gydymo metodas [13]. Be operacinio gydymo, taikomi ir kiti gydymo metodai: chemoradioterapija, chemoterapija ir radioterapija, kurios gali būti taikomos prieš operaciją ir (arba) po jos [14]. Per pastaruosius tris dešimtmečius pagerėjęs chirurginis gydymas ir radioterapinio gydymo tobulinimas labai pagerino ligos baigtį. Tačiau, nepaisant chirurginio gydymo tobulėjimo, 5-erių metų reliatyvusis išgyvenamumas, sergant vietiškai išplitusiu SV, yra apie 20 proc. [8]. SV turi itin didelį vietinio atkryčio dažnį, nepaisant R0 rezekcijos (mikroskopiškai vėžio ląstelės rezekcijos kraštuose nematomos): atkryčio tikimybė siekia nuo 41,5 proc. iki 49 proc. [14]. Minėtina, kad SV yra agresyvus piktybinis navikas ir JAV apie 1/3 pacientų diagnozės nustatymo metu jau turi tolimąsias metastazes [15]. Pacientų, kuriems diagnozuotas IV stadijos vėžys, 5-erių metų reliatyvusis išgyvenamumas yra mažesnis negu 5 proc. [16].
Išsamiais mutacijų katalogų tyrimais, naudojant aukšto našumo sekvenavimo technologijas, nustatytos plačiai paplitusios plokščialąstelinio SV mutacijos. Tyrimai atskleidė, kad daugiau kaip 83 proc. atvejų plokščialąstelinis SV turi somatinių TP53 mutacijų. 2–10 proc. plokščialąstelinio SV atvejų rasta mutacijų ląstelės ciklo kontrolės (CDKN2A, RB1, NFE2L2, CHEK1 ir CHEK2) ir diferenciacijos genuose (NOTCH1 ir NOTCH3). Daug ląstelės kontrolės genų yra padidėjusios raiškos (CCND1 – 46,4 proc. atvejų, CDK4/CDK6 – 23,6 proc. atvejų, MDM2 – 5,7 proc. atvejų), o tai rodo jų reikšmę vystantis plokščialąsteliniam SV. EGFR raiška yra padidėjusi 59,6–76 proc. plokščialąstelinio SV atvejų ir yra susijusi su bloga prognoze. Stemplės liaukinio vėžio atveju FLT1 geno (rs3794405) alelių variantai 45–60 proc. didina mirtingumo riziką. VEGF 936 C>T polimorfizmas taip pat koreliuoja su stemplės liaukiniu vėžiu: laukinės CC alelės susijusios su tris kartus ilgesne, palyginti su mutavusiomis CT/TT alelėmis, gyvenimo trukme be įvykių [17]. Tai nedidelė dalis šiuolaikinių genetinių tyrimų duomenų, deja, kol kas plačiai nenaudojamų klinikoje. Tikėtina, kad, plėtojant genetinius tyrimus, ilgainiui bus geriau suvokta SV biologija ir bus pasiekta efektyvesnių gydymo rezultatų.
Atlikto retrospektyvinio aprašomojo tyrimo tikslas – apžvelgti 2008–2017 m. Nacionaliniame vėžio institute gydytų SV atvejų gydymo patirtį, įvertinti ankstyvuosius ir vėlyvuosius pooperacinio gydymo rezultatus ir sergančiųjų SV išgyvenamumą.
Tyrimo metodika
Atlikta retrospektyvinė SV, gydyto 2008–2017 m. Nacionaliniame vėžio institute (NVI), atvejų analizė. Tiriamuoju laikotarpiu NVI gydėsi 512 pacientų, sergančių SV. Visi atvejai buvo patvirtinti histologiškai. Ligoniams, atsižvelgiant į ligos stadiją ir bendrą būklę, taikytas operacinis, paliatyvus operacinis, chemospindulinis, spindulinis, chemoterapinis ar simptominis gydymas. Šiame darbe pateikiama radikalių ir paliatyvių operacijų komplikacijų analizė.
Radikalus operacinis gydymas taikytas I–III stadijos vidurinio ar apatinio trečdalio stemplės vėžio atvejais, kai paciento bendra būklė buvo patenkinama, nebuvo išsekimo, pacientas sutiko, kad jam būtų skiriamas operacinis gydymas. Buvo atliekamos šios operacijos: 1) transtorakalinė stemplės rezekcija pagal Akiyama’ą su vienmomentine anastomoze kakle, 2) transtorakalinė stemplės rezekcija pagal Akiyama’ą su atidėta anastomoze kakle (anastomozė atliekama po 1–2 mėn.), 3) transtorakalinė stemplės rezekcija pagal Lewis’ą, anastomozę suformuojant krūtinės ląstoje, 4) transhiatalinė stemplės rezekcija, anastomozę suformuojant kakle, 5) endoskopinė submukozinė rezekcija.
Paliatyvus operacinis gydymas taikytas paciento mitybai užtikrinti, jei išsivystydavo ryški disfagija. Šiuo tikslu taikyti du esminiai gydymo metodai: stemplės stentavimas arba maitinamojo vamzdelio įstatymas į virškinimo traktą (gastrostoma, jejunostoma arba PEG (perkutaninė endoskopinė gastrostomija)). Kartais vienam pacientui mitybai užtikrinti buvo atliekamos kelios operacijos: stentavimas ir vėliau gastrostoma arba jejunostoma arba stentavimas ir vėliau PEG.
Chemospindulinis gydymas taikytas, jei paciento būklė buvo patenkinama, ligonis nesutiko, kad jam būtų skiriamas operacinis gydymas, ar navikui esant stemplės viršutiniame trečdalyje.
Spindulinis gydymas taikytas pacientams, kuriems dėl bendros būklės ar gretutinių ligų chemoterapinis gydymas nebuvo galimas. Spindulių dozė svyravo nuo paliatyvių (30 Gy) iki radikalių dozių (50,4 Gy).
Chemoterapinis gydymas taikytas esant išplitusiai ligai: taikyta chemoterapija 5-fluoruracilu su cisplatina ar karboplatina, 4–6 gydymo ciklai kas tris savaites.
Jei paciento būklė būdavo per sunki, kad būtų galima taikyti jau minėtus gydymo metodus, ar galimų komplikacijų rizika būdavo didesnė už laukiamą gydymo naudą, taikytas simptominis gydymas.
Komplikacijų sunkumas pagal Clavien ir Dindo (Clavien–Dindo) klasifikaciją skirstomas į penkis laipsnius. Pirmo laipsnio komplikacijos – tai bet koks nukrypimas nuo normalios eigos, nereikalaujantis farmakologinio gydymo ar chirurginės, endoskopinės ar radiologinės intervencijos. Leidžiama: antiemetikai, antipiretikai, analgetikai, diuretikai, elektrolitai ir fizioterapija. Taip pat žaizdos revizija, atvėrimas tvarstomajame. Esant II laipsnio komplikacijoms, reikalingas farmakologinis gydymas vaistais, kurie nepatenka į I laipsnio komplikacijų aprašymą, kraujo transfuzijos ir totalinis parenterinis maitinimas. III laipsnio komplikacijoms reikalinga chirurginė, endoskopinė ar radiologinė intervencija (IIIa – be bendrosios nejautros, IIIb – su bendrąja nejautra). IV laipsnio komplikacijos – pavojingos gyvybei, tai vieno ar kelių organų sistemų nepakankamumas. V laipsnio komplikacijos lemia paciento mirtį.
Atliekant pristatomą retrospektyvinę analizę, analizuotos tik didesnės rizikos komplikacijos (III laipsnio ir daugiau).
Išgyvenamumas vertintas taikant Kaplan’o ir Meier’io (Kaplan–Meier) metodą. Išgyvenamumui tarp grupių įvertinti naudotas log-rank testas. Skirtumai laikyti statistiškai reikšmingais, jei p < 0,05. Išgyvenamumo analizė atlikta naudojant STATA 11 statistinę programinę įrangą (StataCorp. 2009. Stata Statistical Software: Release 11.0. College Station, TX, USA). 5-erių metų reliatyvusis išgyvenamumas vertintas tik pacientų, kuriems SV diagnozuotas 2008–2013 metais, grupėje (289 atvejai).
Rezultatai
Pacientų charakteristika. Dauguma dėl SV besikreipusių pacientų buvo vyrai. Dažniausiai nustatyta III–IV ligos stadija, apie 80 proc. atvejų – plokščialąstelinė karcinoma. Bendras amžiaus vidurkis – 61,8 m., moterų – 62,3 m., vyrų – 61,7 m. Gydymo metodas pasirinktas atsižvelgiant į ligos stadiją ir bendrą paciento būklę. Detalesni duomenys pateikti 1 lentelėje.
Operacinis gydymas. Radikalus chirurginis gydymas taikytas 75 pacientams, gydytiems NVI 2008–2017 metais.
Radikalios operacijos. Radikaliai operuotiems pacientams nustatytos šios stadijos: I stadija – 18 (24 %), II stadija – 20 (26,7 %), III stadija – 30 (40 %), IV stadija – 7 (9,3 %) pacientams. Iki operacijos, pacientų tyrimo duomenimis, buvo nustatyta I–III ligos stadija. Ketvirtoji ligos stadija visais atvejais buvo nustatyta tik po operacijos, gavus histologinio tyrimo rezultatus (rasta metastazių perigastriniuose limfmazgiuose). Iš radikaliai operuotų pacientų 60 (80 %) buvo vyrai, 15 (20 %) – moterys.
1 lentelė. 2008–2017 m. NVI gydytų pacientų, sergančių SV, charakteristika
|
Pacientų charakteristika |
Atvejų skaičius |
% |
|
512 |
100 |
|
|
Lytis: Vyrai Moterys |
449 63 |
87,7 12,3 |
|
Stadija: I stadija II stadija III stadija IV stadija |
25 74 258 155 |
4,9 14,4 50,4 30,3 |
|
Morfologija: Liaukinis vėžys Plokščialąstelinis vėžys Kita |
48 445 19 |
9,4 86,9 3,7 |
|
Taikytas gydymas: Operacinis Chemospindulinis Spindulinis Chemoterapinis Simptominis |
75 97 81 111 148 |
14,6 19,0 15,8 21,7 28,9 |
Komplikacijos ir jų skaičius po kiekvienos operacijos išvardyti 2 lentelėje. Dažniausia komplikacija – siūlės nesandarumas, vystantis fistulei į kaklo žaizdą, kartais – į pleuros ertmę. Žvelgiant detaliau, dažniausios komplikacijos po kiekvienos operacijos, atsižvelgiant į jų rūšį, buvo šios: po transtorakalinės rezekcijos pagal Akiyama’ą su vienmomentine anastomoze kakle – fistulė į kaklo žaizdą, empiema (kai suformuota pleurostoma), po transtorakalinės rezekcijos pagal Akiyama’ą su atidėta anastomoze kakle – fistulė į kaklo žaizdą, pleuritas ir kt. pavienės komplikacijos, po transtorakalinės stemplės rezekcijos pagal Lewis’ą – empiema, kai reikėjo suformuoti pleurostomą, po transhiatalinės stemplės rezekcijos – fistulė į kaklo žaizdą. Po endoskopinės submukozinės rezekcijos komplikacijų nefiksuota.
2 lentelė. Radikalios operacijos ir komplikacijų skaičius
|
Operacijų rūšys |
Operacijų skaičius (%) |
Komplikacijų skaičius (%) IIIa–IIIb° pagal Clavien ir Dindo klasifikaciją |
Mirčių skaičius (%) V° pagal Clavien ir Dindo klasifikaciją |
|
Transtorakalinė stemplės rezekcija pagal Akiyama’ą su vienmomentine anastomoze kakle |
17 (22,7) |
12 (70,6) |
1 (5,9) |
|
Transtorakalinė stemplės rezekcija pagal Akiyama’ą su atidėta anastomoze kakle |
14 (18,7) |
5 (35,7) |
1 (7,1) |
|
Transtorakalinė stemplės rezekcija pagal Lewis’ą |
21 (28,0) |
9 (42,9) |
3 (14,3) |
|
Transhiatalinė stemplės rezekcija |
22 (29,3) |
9 (40,9) |
3 (13,6) |
|
Endoskopinė submukozinė rezekcija |
1 (1,3) |
0 |
0 |
|
Iš viso: |
75 |
35 (vid. 46,2 %) |
8 (vid. 10,7 %) |
Pooperacinis gydymas, taikytas po radikalių operacijų: stebėjimas – 62 (82,7 %), chemoterapija – 10 (13,3 %), chemoradioterapija – 3 (4 %) pacientams.
Paliatyvios operacijos. Paliatyvus gydymas taikytas norint užtikrinti paciento mitybą. Taip gydytas 271 (52,9 %) pacientas.
Stentavimo metu stentas išplečia naviko susiaurintą stemplės segmentą. Šis metodas taikytas 204 pacientams. Šeši iš šių pacientų (2,94 %) stentuoti po du kartus. Stentavimas ir gastrostoma arba jejunostoma atlikta 8 pacientams (3,92 %), stentavimas ir PEG – 1 pacientui (0,49 %).
Kitas taikytas paliatyvaus gydymo būdas (mitybai užtikrinti) – gastrostomos ar PEG arba jejunostomos suformavimas. Minėtas gydymo būdas taikytas 76 pacientams (gastrostomos – 66, PEG – 6, jejunostomos – 4 pacientams).
Po stemplės stentavimų dažniausia pastebėta komplikacija – pleuros empiema (atliktos pleurostomos). Pacientams, kuriems taikyta gastrostoma, PEG ar jejunostoma ir nustatyta sepsio komplikacija, prieš tai buvo bandyta įstatyti stentą. Paliatyvių operacijų komplikacijų analizė pateikiama 3 lentelėje.
3 lentelė. Paliatyvios operacijos ir komplikacijų skaičius
|
Operacijų rūšys Komplikacijos |
Operacijų skaičius (%) |
Komplikacijų skaičius (%) IIIa–IIIb° pagal Clavien ir Dindo klasifikaciją |
Mirčių skaičius (%) V° pagal Clavien ir Dindo klasifikaciją |
|
Stentavimas Empiema → Pleurostoma Fistulė → Mediastinitas → Mirtis Stento migravimas |
210 (73,4) |
12 (5,7) 3 2 7 |
2 (0,95) |
|
Gastrostoma, PEG arba jenunostoma Sepsis |
76 (26,6) |
1 (1,3) 1 |
0 |
|
Iš viso: |
286 |
13 (vid. 4,5) |
2 (vid. 0,7) |
Išgyvenamumo analizė. Išgyvenamumui įvertinti įtraukti 289 (56,4 %) SV atvejai, diagnozuoti 2008–2013 metais. NVI gydytų SV sergančiųjų išgyvenamumas: 1-us metus – 33,91 proc., 5-erius metus – 9,0 proc. Geriausi 5-erių metų reliatyviojo išgyvenamumo rodikliai gauti radikalių operacijų grupėje (26,53 %) ir esant I ir II stadijų navikams (atitinkamai 41,67 % ir 24,39 %). Kiek geresnis išgyvenamumas nustatytas esant liaukiniam vėžui negu sergant plokščialąsteliniu vėžiu (18,18 % ir 8,13 %) (žr. 4 lentelę).
Nustatyta, kad taikyto gydymo reikšmė išgyvenamumui buvo statistiškai reikšminga (p < 0,0001) (žr. 1 pav.). Reikšmingos įtakos išgyvenamumui turėjo diagnozuotos ligos stadija (p < 0,0001) ir naviko dydis pagal TNM sistemą (p < 0,0001). Histologinis ligos variantas išgyvenamumui nebuvo reikšmingas (p = 0,25).
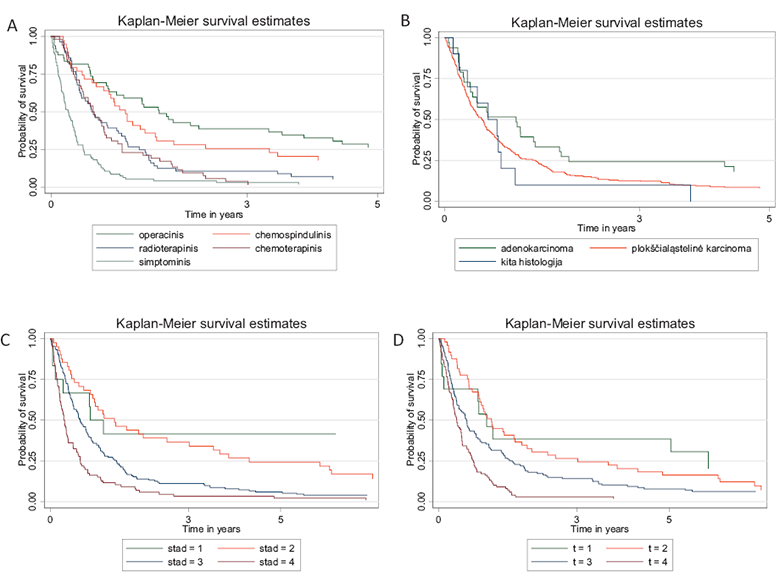
1 pav. SV sergančiųjų išgyvenamumas atsižvelgiant į gydymą (A), histologiją (B), stadiją (C), naviko dydį T (D)
4 lentelė. NVI 2008–2013 m. gydytų pacientų, sergančių SV, išgyvenamumas vienus ir penkerius metus pagal taikytą gydymą, naviko histologiją ir ligos stadiją
|
Kriterijus |
Išgyvenamumas |
|||
|
Vieni metai (%) |
95 % PI |
Penkeri metai (%) |
95 % PI |
|
|
Gydymas Radikalios operacijos Chemospindulinis gydymas Radioterapinis gydymas Chemoterapinis gydymas Simptominis gydymas |
63,27 53,85 39,29 30,77 8,60 |
48,21–75,03 37,16–67,90 26,61–51,72 18,90–43,43 4,02–15,37 |
26,53 17,95 5,36 1,92 1,92 |
15,18–39,30 7,90–31,28 1,41–13,41 0,16–8,91 0,41–6,81 |
|
Histologija Adenokarcinoma Plokščialąstelinė karcinoma Kita histologija |
51,52 32,11 20,00 |
33,54–66,85 26,37–37,98 3,09–47,47 |
18,18 8,13 – |
7,38–32,79 5,15–11,97 – |
|
Stadija I stadija II stadija III stadija IV stadija |
50,00 58,54 36,00 16,28 |
20,85–73,61 42,05–71,82 28,40–43,64 9,41–24,81 |
41,67 24,39 6,00 2,33 |
15,25–66,53 12,65–38,17 2,95–10,58 0,45–7,33 |
95 % PI – 95 % pasikliautinieji intervalai
Diskusija
Analizuoti NVI gydytų pacientų, sergančių SV, ankstyvieji ir vėlyvieji pooperacinio gydymo rezultatai: pooperacinės komplikacijos ir išgyvenamumas.
NVI gydytų sergančiųjų SV bendrasis 5-erių metų išgyvenamumas siekė 9,0 proc. Mokslinės literatūros duomenimis, kitose šalyse bendrasis sergančiųjų SV išgyvenamumas yra 15–25 proc. [7]. Lietuvoje diagnozė nustatoma esant pažengusiai ligos stadijai (80,7 proc. pacientų nustatyta III–IV stadija). Kitų tyrimų duomenimis, pasaulyje ligos nustatymo metu daugiau negu 50 proc. ligonių liga būna išplitusi, apie 30 proc. – išplitusi vietiškai, mažiau negu 20 proc. – lokalizuota ir gali būti išgydoma [18]. Minėti rezultatai yra dėl kelių galimų priežasčių: pirma, stemplės vėžys ilgai nesukelia simptomų, todėl žmonės kreipiasi į gydytojus, kai liga būna pažengusi ir sukelia daugiau simptomų, antra, stemplės vėžys susijęs su socialiniais netolygumais ir modifikuojamais rizikos veiksniais (rūkymu, alkoholio vartojimu, mitybos įpročiais).
NVI gydytų SV sergančių pacientų išgyvenamumo duomenys atskleidė, kad liaukinio vėžio gydymas buvo efektyvesnis už plokščialąstelinio vėžio gydymą. Išgyvenamumo rodikliai, sergant liaukiniu vėžiu, taip pat buvo geresni (5-erių metų išgyvenamumas – atitinkamai 18,18 proc. ir 8,13 proc.). Vis dėlto gauti skirtumai nebuvo statistiškai reikšmingi (p = 0,25). Minėtina, kad per daugiau negu 10 metų SV rezultatai Lietuvoje itin nesikeitė: sergančiųjų stemplės liaukiniu vėžiu išgyvenamumo rodikliai iki šiol išliko geresni [19].
Dauguma klinikinių tyrimų apie SV gydymą atliekama vertinant liaukinį ir plokščialąstelinį vėžį kartu, tačiau akivaizdu, jog šios dviejų skirtingų histologijų ligos skiriasi epidemiologija, patogeneze ir naviko biologija [20]. Skiriasi abiejų tipų rizikos veiksniai, pasireiškimo vietos, todėl nevienodos ir gydymo galimybės. Plokščialąstelinis vėžys dažniau nustatomas viršutiniuose stemplės trečdaliuose, o liaukinis vėžys dažniau pasireiškia distaliniame stemplės trečdalyje ir gastroezofaginėje jungtyje. Pacientai, kuriems nustatytas Siewert I ar II gastroezofaginės jungties liaukinys vėžys, gydomi kaip sergantys stemplės vėžiu, o Siewert III yra laikomas skrandžio vėžiu ir gydomas pagal skrandžio vėžio gydymo gaires [20]. Į pristatomą NVI atliktą tyrimą Siewert III vėžio duomenys nebuvo įtraukti.
Atliekant pristatomą tyrimą, geriausi 5-erių metų reliatyviojo išgyvenamumo rodikliai pastebėti po radikalių operacijų (26,53 %). M. Rutegård’o ir bendraautorių [21] atlikto tyrimo duomenimis, 5-erių metų išgyvenamumas po rezekcinių operacijų, nepaisant ligos stadijos, siekė 30,5 proc. (24,7–36,4 %). Kaip matyti, tyrimų rezultatai yra panašūs. Stemplės vėžys yra labai agresyvus ir, mokslinės literatūros duomenimis [16], 5-erių metų išgyvenamumas po rezekcinių operacijų, esant IV stadijos vėžiui, siekia vos 6 proc. Po chemospindulinio gydymo 5-erių metų išgyvenamumas siekia 17,95 proc., po radioterapinio gydymo – 5,36 proc., po chemoterapinio ir simptominio gydymo – 1,92 proc. Japonijoje atlikto tyrimo duomenimis [22], 5-erių metų išgyvenamumo rodikliai: 30,3 proc. taikant tik radioterapiją, 3 proc. – tik chemoterapiją, 46,6 proc. – po ezofagektomijos. Atliekant ilgalaikį stebėjimą, CROSS tyrimas (2015) [22] atskleidė, kad lokaliai išplitusio SV gydymas chemoradioterapija ir po jos atliekama operacija smarkiai pagerina bendrąjį 5-erių metų išgyvenamumą, ligai nebeprogresuojant, palyginti tik su operaciniu gydymu (atitinkamai 47 proc. ir 33 proc.). Priešoperacinė chemoterapija, po kurios atliekama radikali chirurginė rezekcija, laikoma standartiniu gydymu pacientams, sergantiems II ar III stadijos SV [22–24]. Tokia pat taktika taikoma ir NVI gydomiems SV sergantiems pacientams.
Tiksliai nustatyta vėžio stadija yra labai svarbi, pradedant SV gydymą. Tai leidžia gydytojams ir pacientams tinkamai apsispręsti dėl pre-, peri- ir pooperacinio gydymo taktikos. Pristatomo tyrimo duomenimis, 5-erių metų išgyvenamumas, taikant priimtas gydymo gaires, kai SV buvo diagnozuotas I stadijos, siekė 41,67 proc., nustačius II stadiją – 24,39 proc., III stadiją – 6,00 proc., IV stadiją – 2,33 proc. NVI gauti išgyvenamumo rezultatai pagal ligos stadiją atitinka M. R. Mawhinney’aus ir R. E. Glasgow [20] tyrimo rezultatus (atitinkamai – 40,5 %, 22,8 %, 12,5 %, 2,8 %).
Po radikalaus operacinio gydymo komplikacijų dažnis siekė 46,17 proc. (dauguma IIIa–IIIb° pagal Clavien ir Dindo klasifikaciją), mirtingumas – 10,67 proc. (V° pagal Clavien ir Dindo klasifikaciją). Švedijoje iš 616 operuotų ligonių [25] medicininių komplikacijų išsivystė 217 (35 %) pacientų, 163 (26 %) pacientams pasireiškė chirurginių komplikacijų (iš viso – 61,0 %). Y. Baba’os ir bendraautorių tyrime [26] nurodoma, kad pooperacinių komplikacijų (≥2 pagal Clavien ir Dindo klasifikaciją) pasireiškė 43 proc. pacientų. Apskritai, pooperacinės komplikacijos neturi įtakos ilgalaikiam klinikiniam rezultatui, tačiau pacientams, kuriems pasireiškia plaučių komplikacijų (DPV >48 val. ar reintubacija dėl kvėpavimo funkcijos nepakankamumo, būklės, reikalaujančios tracheostomos, pneumonija, ŪRDS), pastebima prastesnė bendra gyvenimo trukmė (arba prastesnė gyvenimo kokybė). Pooperacinės plaučių komplikacijos gali būti nepriklausomas prognostinis ilgalaikės gyvenimo trukmės veiksnys pacientams, kuriems atliekamos rezekcinės operacijos [26]. E. Booka ir bendraautoriai (2015) [27] nurodo, kad pooperacinių komplikacijų fiksuota 40,1 proc. pacientų. Pneumonija yra rimta komplikacija, o anastomozės nelaikymas ir nervus laryngeus recurrens paralyžius yra sunkios chirurginės komplikacijos po ezofagektomijos.
Dauguma tyrėjų laikosi nuomonės, kad pooperacinės komplikacijos veikia perioperacinį mirtingumą, tačiau galimas ilgalaikis poveikis bendram išgyvenamumui nėra tinkamai ištirtas ir dokumentuotas, todėl lieka neaiškus [27].
NVI per metus vidutiniškai atliekamos 7–8 SV operacijos. Mokslinės literatūros duomenimis, palyginti su mažai operacijų atliekančiais centrais (<6 per metus), mirtingumas reikšmingai mažesnis centruose, kuriuose atliekama daug operacijų (>20 per metus) (atitinkamai – 18 proc. ir 4,9 proc.) [28]. Taigi pristatomo tyrimo rezultatai, atsižvelgiant į atliekamų operacijų kiekį per metus, koreliuoja su kitų tyrimų rezultatais.
Net ir nesant tolimųjų metastazių, kai kurie SV sergantys pacientai negali būti operuojami dėl gretutinių ligų ar prastos bendros būklės. Dauguma neišgyvena ilgiau negu šešis mėnesius – šiems pacientams paliatyvus gydymas yra pagrindinis. Vienas dažniausių paliatyvaus gydymo tikslų – pažengusios disfagijos gydymas [29]. Pagrindinis gydymas – stentų implantavimas.
Mokslinės literatūros duomenimis, po stemplės stentavimo gyvybei pavojingų komplikacijų dažnis gali siekti 9,0 proc., o lengvesnių – iki 17,0 proc. [30]. Pristatomo tyrimo duomenimis, komplikacijų dažnis siekė 5,71 proc.
Gastrostomos ar jejunostomos taip pat gali būti naudojamos paciento mitybai užtikrinti. Mokslinės literatūros duomenimis, tai efektyvus ir saugus gydymo būdas pacientams, kuriems nustatytas pažengęs SV [31]. Pristatomame tyrime gastrostomijų, PEG ar jejunostomijų reikšmingų komplikacijų neužfiksuota.
Išvados
Po radikalaus SV operacinio gydymo pooperacinių komplikacijų dažnis siekė 46,17 proc., mirtingumas – 10,67 proc. Po paliatyvaus operacinio gydymo koplikacijų dažnis siekė 4,5 proc., mirtingumas – 0,7 proc. NVI gydytų SV sergančiųjų bendrasis 5-erių metų reliatyvus išgyvenamumas – 9,0 proc. Reikšmingos įtakos išgyvenamumui turėjo taikytas gydymas, diagnozuotos ligos stadija ir pirminio naviko dydis.
Literatūra
1. Ferlay J, Shin H-R, Bray F, Forman D, Mathers C, Parkin DM. Estimates of worldwide burden of cancer in 2008: GLOBOCAN 2008. Int J Cancer 2010; 127(12): 2893–2917. https://doi.org/10.1002/ijc.25516
2. Napier KJ, Scheerer M, Misra S. Esophageal cancer: A Review of epidemiology, pathogenesis, staging workup and treatment modalities. World J Gastrointest Oncol. 2014; 6(5): 112–120. https://doi.org/10.4251/wjgo.v6.i5.112
3. Torre LA, Siegel RL, Ward EM, Jemal A. Global Cancer Incidence and Mortality Rates and Trends – An Update. Cancer Epidemiol Biomark Prev Publ Am Assoc Cancer Res Cosponsored Am Soc Prev Oncol. 2016; 25(1): 16–27. https://doi.org/10.1158/1055-9965.epi-15-0578
4. Wang N, Cao F, Liu F, Jia Y, Wang J, Bao C, Wang X, Song Q, Tan B, Cheng Y. The effect of socioeconomic status on health-care delay and treatment of esophageal cancer. J Transl Med. 2015; 13(1). https://doi.org/10.1186/s12967-015-0579-9
5. Hassanipour S, Mohammadian-Hafshejani A, Ghoncheh M, Salehiniya H. The incidence and mortality of esophageal cancer and its relationship with development in the world. Biomed Res Ther. 2017; 4(9): 1607–1623. https://doi.org/10.15419/bmrat.v4i9.368
6. Lambert R, Hainaut P. The multidisciplinary management of gastrointestinal cancer. Epidemiology of oesophagogastric cancer. Best Pract Res Clin Gastroenterol. 2007; 21(6): 921–945. https://doi.org/10.1016/j.bpg.2007.10.001
7. Pennathur A, Gibson MK, Jobe BA, Luketich JD. Oesophageal carcinoma. Lancet Lond Engl. 2013; 381(9864): 400–412. https://doi.org/10.1016/s0140-6736(12)60643-6
8. Domper Arnal MJ, Ferrández Arenas Á, Lanas Arbeloa Á. Esophageal cancer: Risk factors, screening and endoscopic treatment in Western and Eastern countries. World J Gastroenterol. 2015; 21(26): 7933–7943. https://doi.org/10.3748/wjg.v21.i26.7933
9. Vezys_lietuvoje_2012.pdf. https://www.nvi.lt/uploads/pdf/Vezio%20registras/Vezys_lietuvoje_2012.pdf
10. Absi A, Adelstein DJ, Rice T. Esophageal Cancer. 2013. http://www.clevelandclinicmeded.com/medicalpubs/diseasemanagement/hematology-oncology/esophageal-cancer/
11. Islami F, Kamangar F. Helicobacter pylori and esophageal cancer risk: a meta-analysis. Cancer Prev Res Phila Pa. 2008; 1(5): 329–338. https://doi.org/10.1158/1940-6207.capr-08-0109
12. Rustgi AK, El-Serag HB. Esophageal Carcinoma. Ingelfinger JR, ed. N Engl J Med. 2014; 371(26): 2499–2509. https://doi.org/10.1056/nejmra1314530
13. Ahmed ME, Mahadi SI, Ali BM. The surgical treatment of esophageal cancer in Sudan: A 100 consecutive cases. Int J Surg Lond Engl. 2016; 29: 101–107. https://doi.org/10.1016/j.ijsu.2016.03.023
14. Lin S, Xu C. Esophageal cancer: comparative effectiveness of treatment options. Comp Eff Res. 2016: 1. https://doi.org/10.2147/CER.S73805
15. Siegel RL, Miller KD, Jemal A. Cancer statistics, 2015: Cancer Statistics, 2015. CA Cancer J Clin. 2015; 65(1): 5–29. https://doi.org/10.3322/caac.21254
16. Saddoughi SA, Reinersman JM, Zhukov YO, Taswell J, Mara K, Harmsen SW, Blackmon SH, Cassivi SD, Nichols F 3rd, Shen KR, Wigle DA, Allen MS. Survival After Surgical Resection of Stage IV Esophageal Cancer. Ann Thorac Surg. 2017; 103(1): 261–266. https://doi.org/10.1016/j.athoracsur.2016.06.070
17. Huang F-L, Yu S-J. Esophageal cancer: Risk factors, genetic association, and treatment. Asian J Surg. 2018; 41(3): 210–215. https://europepmc.org/abstract/med/27986415
18. D’Journo XB, Thomas PA. Current management of esophageal cancer. J Thorac Dis. 2014; 6(Suppl 2): S253–S264. https://doi.org/10.3978/j.issn.2072-1439.2014.04.16.
19. Krasauskas A., Cicėnas S., Stratilatovas E., Piščikas D. A., Mickevičius R., Kurtinaitis J. Esophageal cancer: results of treatment (10 years of experience). Acta Medica Lituanica 2005; 12(4): 38–42.
20. Mawhinney MR, Glasgow RE. Current treatment options for the management of esophageal cancer. Cancer Manag Res. 2012; 4: 367–377. https://doi.org/10.2147/cmar.s27593
21. Rutegård M, Charonis K, Lu Y, Lagergren P, Lagergren J, Rouvelas I. Population-based esophageal cancer survival after resection without neoadjuvant therapy: an update. Surgery 2012; 152(5): 903–910. https://doi.org/10.1016/j.surg.2012.03.025
22. Shapiro J, van Lanschot JJB, Hulshof MCCM, van Hagen P, van Berge Henegouwen MI, Wijnhoven BPL, van Laarhoven HWM, Nieuwenhuijzen GAP, Hospers GAP, Bonenkamp JJ, Cuesta MA, Blaisse RJB, Busch ORC, Ten Kate FJW, Creemers GM, Punt CJA, Plukker JTM, Verheul HMW, Bilgen EJS, van Dekken H, van der Sangen MJC, Rozema T, Biermann K, Beukema JC, Piet AHM, van Rij CM, Reinders JG, Tilanus HW, Steyerberg EW, van der Gaast A; CROSS study group. Neoadjuvant chemoradiotherapy plus surgery versus surgery alone for oesophageal or junctional cancer (CROSS): long-term results of a randomised controlled trial. Lancet Oncol. 2015; 16(9): 1090–1098. https://doi.org/10.1016/s1470-2045(15)00040-6
23. Li Q, Wu S-G, Gao J-M, Xu J-J, Hu L-Y, Xu T. Impact of esophageal cancer staging on overall survival and disease-free survival based on the 2010 AJCC classification by lymph nodes. J Radiat Res (Tokyo) 2013; 54(2): 307–314. https://doi.org/10.1093/jrr/rrs096
24. Tachimori Y, Ozawa S, Numasaki H, Ishihara R, Matsubara H, Muro K, Oyama T, Toh Y, Udagawa H, Uno T; The Registration Committee for Esophageal Cancer of the Japan Esophageal Society. Comprehensive Registry of Esophageal Cancer in Japan, 2011. Esophagus Off J Jpn Esophageal Soc. 2018; 15(3): 127–152. https://doi.org/10.1007/s10388-018-0614-z
25. Kauppila JH, Johar A, Lagergren P. Postoperative Complications and Health-related Quality of Life 10 Years After Esophageal Cancer Surgery. Ann Surg. July 2018. https://doi.org/10.1097/sla.0000000000002972
26. Baba Y, Yoshida N, Shigaki H, Iwatsuki M, Miyamoto Y, Sakamoto Y, Watanabe M, Baba H. Prognostic Impact of Postoperative Complications in 502 Patients With Surgically Resected Esophageal Squamous Cell Carcinoma: A Retrospective Single-institution Study. Ann Surg. 2016; 264(2): 305–311. https://doi.org/10.1097/sla.0000000000001510
27. Booka E, Takeuchi H, Nishi T, Matsuda S, Kaburagi T, Fukuda K, Nakamura R, Takahashi T, Wada N, Kawakubo H, Omori T, Kitagawa Y. The Impact of Postoperative Complications on Survivals After Esophagectomy for Esophageal Cancer. Medicine (Baltimore) 2015; 94(33): e1369. https://doi.org/10.1097/md.0000000000001369
28. Metzger R, Bollschweiler E, Vallböhmer D, Maish M, DeMeester TR, Hölscher AH. High volume centers for esophagectomy: what is the number needed to achieve low postoperative mortality? Dis Esophagus Off J Int Soc Dis Esophagus 2004; 17(4): 310–314. https://doi.org/10.1111/j.1442-2050.2004.00431.x
29. Schlottmann et al. 2018. Esophageal Cancer Diagnosis and Treatment.pdf.
30. Kujawski K, Stasiak M, Rysz J. The evaluation of esophageal stenting complications in palliative treatment of dysphagia related to esophageal cancer. Med Sci Monit Int Med J Exp Clin Res. 2012; 18(5): CR323–329. https://doi.org/10.12659/msm.882739
31. Margolis M, Alexander P, Trachiotis GD, Gharagozloo F, Lipman T. Percutaneous endoscopic gastrostomy before multimodality therapy in patients with esophageal cancer. Ann Thorac Surg. 2003; 76(5): 1694–1697; discussion 1697–1698. https://doi.org/10.1016/s0003-4975(02)04890-7