Lietuvos chirurgija ISSN 1392–0995 eISSN 1648–9942
2020, vol. 19(1–2), pp. 62–70 DOI: https://doi.org/10.15388/LietChirur.2020.19.27
Dirbtinės odos Integra™ naudojimas gydant didelius melanocitinius apgamus
Dainius Geležauskas
Vaikų ligoninė, Vilniaus universiteto ligoninė Santaros klinikos, Vilnius, Lietuva
Children’s Hospital, Vilnius University Hospital Santaros Klinikos, Vilnius, Lithuania
El. paštas dainius.gelezauskas@santa.lt
Rūta Dubosaitė
Vaikų ligoninė, Vilniaus universiteto ligoninė Santaros klinikos, Vilnius, Lietuva
Children’s Hospital, Vilnius University Hospital Santaros Klinikos, Vilnius, Lithuania
El. paštas dubosaiteruta@gmail.com
Santrauka. Melanocitiniai apgamai – įgimti gerybiniai pigmentiniai dariniai, turintys didelę piktybinio naviko išsivystymo riziką. Šie dariniai dažniausiai transformuojasi į piktybinę odos melanomą. 70 proc. atvejų tai įvyksta per pirmąjį gyvenimo dešimtmetį.
Apgamų piktybiškumo rizika didėja proporcingai jų dydžiui. Norint transformacijos išvengti, būtinas ankstyvas ir radikalus šių darinių pašalinimas. 1996 m. rinkoje pasirodžiusi dirbtinė oda Integra™ suteikė galimybę patobulinti didelių įgimtų apgamų pašalinimo metodus ir jau ankstyvoje vaikystėje smarkiai sumažinti piktybinės melanomos riziką.
2011–2019 m. Vaikų ligoninėje, Vilniaus universiteto ligoninės Santaros klinikos filiale, Integra™ panaudota gydant įgimtus melanocitinius apgamus keturiems vaikams. Odos pakaitalo Integra™ implantacija visiems pacientams buvo sėkminga, prognozė gera.
Įgimtų melanocitinių apgamų gydymas reikšmingai sumažina piktybinės melanomos išsivystymo riziką. Būklė gana reta, todėl iki šiol nėra nė vieno visiems tinkamo metodo. Integra™ dirbtinė oda yra puikus pasirinkimas gydant įgimtus melanocitinius apgamus, ypač pediatriniams pacientams.
Reikšminiai žodžiai: Integra™, dirbtinė oda, įgimtas melanocitinis apgamas, pediatrija, piktybinė melanoma.
Artificial Skin INTEGRA Use in the Treatment of Large Melanocytic Nevi
Summary. Melanocytic nevi are congenital, benign, pigmented proliferations. They have high risk of malignancy, most frequently transform to malignant skin melanoma and 70% it occurs in the first life decade. The risk of malignant transformation increases proportionately to their size. The best way to avoid those risks is early and radical excision. In 1996 on the market appeared the Integra™ artificial skin, has made it possible to improve the methods for the elimination of large congenital nevi and significantly reduce the risk of malignant melanoma, at an early age.
2011–2019, in Children’s Hospital, Affiliate of Vilnius University Hospital Santaros Clinics, the Integra™ was used to treat congenital melanocytic nevi in four children. Implantation of the skin substitute Integra™ has been successful for all the patients, the prognosis was good.
The treatment of congenital melanocytic nevi is a necessity to avoid the risk of developing malignant melanoma. The rarity of this condition has led to the fact that so far there is no universal approach for all the cases. Integra™ artificial skin is an excellent choice for the treatment of congenital melanocytic nevi, especially for paediatric patients.
Key words: Integra™, artificial skin, skin substitute, congenital melanocytic nevi, malignant melanoma.
Received: 2020/04/13. Accepted: 2020/05/04.
Copyright © 2020 Dainius Geležauskas, Rūta Dubosaitė. Published by Vilnius University Press. This is an Open Access article distributed under the terms of the Creative Commons Attribution Licence, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Įvadas
Įgimtų melanocitinių apgamų gydymas – šiandienės rekonstrukcinės chirurgijos iššūkis. Būklė gana reta, todėl iki šiol nėra nė vieno visiems pacientams tinkamo metodo.
Melanocitiniai apgamai – įgimti pigmentiniai dariniai. Jie gerybiniai, tačiau kelia didžiulę piktybinio naviko išsivystymo riziką. Dažniausiai šie dariniai transformuojasi į piktybinę melanomą. Ilgainiui rizika auga. Norint šios rizikos išvengti, apgamus būtina kuo anksčiau šalinti.
Dažniausiai taikomas gydymo būdas – visiška naviko ekscizija. Likęs defektas uždengiamas panaudojant viso storio ar skeltos odos lopus [1]. 1996 m. FDA (Food and Drug Administration – Jungtinių Amerikos Valstijų Maisto ir vaistų administracija) patvirtino rinkoje pasirodžiusią dirbtinę odą Integra™ [2]. Ši oda suteikė galimybę pašalinti didelius įgimtus apgamus, neturint pakankamai donorinės odos.
Klinikiniai atvejai
Pirmas atvejis
Pacientė (amžius – 6 m.) kreipėsi į Vaikų ligoninę dėl pigmentinio apgamo šlaunies srityje. Apžiūrėtas didelių matmenų (7×11 cm (M1) dydžio) įgimtas pigmentinis apgamas dešinės šlaunies priekiniame vidiniame paviršiuje. Apgamas grublėtas, padengtas plaukais (1 pav.). Nuspręsta pašalinti visą apgamą ir pirmą kartą Lietuvoje didelį odos defektą padengti dirbtine oda Integra™. Siekiant odos pakaitalą geriau prispausti prie žaizdos dugno ir eksudatui drenuoti taikyta vakuuminė terapija.
Pirmas operacijos etapas – apgamo ekscizija sveikų audinių ribose (2 pav.). Į defekto vietą persodintas sintetinio odos pakaitalo Integra™ 10×12,5 cm dydžio lopas (3 pav.). Pritaikyta vakuuminės terapijos sistema, kuri buvo tęsiama 7 dienas.
Pooperacinė eiga buvo sklandi. Per permatomą viršutinį silikoninį sluoksnį stebėta, kaip keitėsi transplantato spalva: nuo ryškiai raudonos, rausvos iki geltonos ir vanilinės spalvos. Buvo matyti nedidelės gelsvos fibrino nuosėdos. Viskas atitiko normos reikalavimus. Gydymas toliau buvo tęsiamas ambulatoriškai.
Po trijų savaičių įgyvendintas antras operacijos etapas. Pašalintas viršutinis silikoninis Integra™ sluoksnis (4 pav.) ir ant susidariusio neodermio transplantuotas skeltos (0,15 mm storio) perforuotos odos lopas (5 pav.). Pooperacinis periodas buvo sklandus, oda prigijo.
Pacientė atvyko pakartotinės apžiūros po 2 mėn. (6 pav.). Transplantato vietoje kraujotaka gera, odos spalva rausva, kraštai lygiai sugiję su aplinkine oda, jokių atmetimo ar imuninių reakcijų nenustatyta. Matomas odos paraudimas turėtų sumažėti per metus.
1 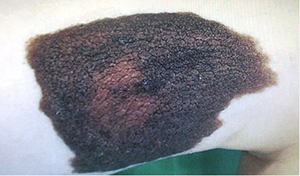 2
2 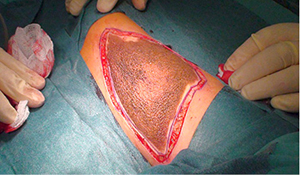
1 pav. Įgimtas pigmentinis apgamas
2 pav. Apgamo ekscizija
3  4
4 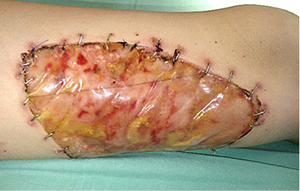
3 pav. Įsodintas Integra™ lopas
4 pav. Gelsvos fibrino nuosėdos po silikoniniu sluoksniu
5 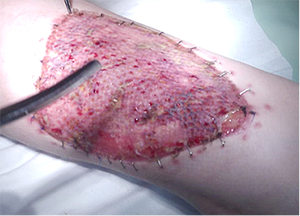 6
6 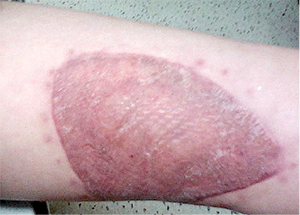
5 pav. Perforuoto skeltos odos lopo transplantacija
6 pav. Transplantatas po 2 mėn.
7 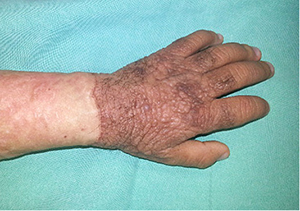 8
8 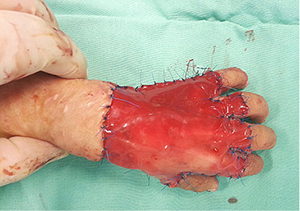
7 pav. Įgimtas pigmentinis apgamas
8 pav. Transplantuotas Integra™ lopas
Antras atvejis
Pacientas (amžius – 2 m. 8 mėn.) kreipėsi į Vaikų ligoninę dėl didelio pigmentinio apgamo plaštakos srityje. Apžiūros metu buvo matyti įgimtas grublėtas pigmentinis apgamas (8×7,5 cm (M1) dydžio), apimantis kairės plaštakos ir I–V pirštų nugarinius paviršius, ir žiedinis randas aplink riešą ir distalinę dilbio dalį (7 pav.). Žinoma, kad anksčiau šioje vietoje buvo pašalinta įgimto apgamo dalis ir transplantuotas viso storio odos lopas.
Atlikta viso apgamo ekscizija. Žaizdos dugne atidengtos fascijos, sausgyslės, raiščiai. Poodžio beveik nebuvo. Defektui užpildyti nuspręsta panaudoti dirbtinę odą Integra™. Taikyta 5x10 cm dydžio, o ne įprasta viso storio odos lopo transplantacija (pastarajai transplantacijai atlikti reikia daugiau operacijų, negu naudojant odos pakaitalą) (8 pav.). Ranka imobilizuota gipso įtvaru.
9 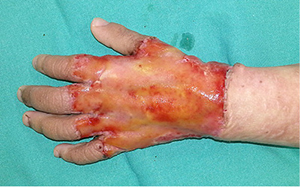 10
10 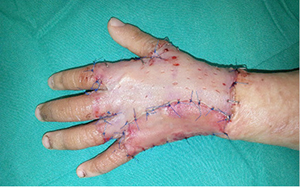
9 pav. Pašalintas silikoninis sluoksnis, matyti neodermis
10 pav. Prigiję skeltos odos lopai
Pooperaciniu laikotarpiu diagnozuota pūlinga žaizdos infekcija. Išaugintas auksinis stafilokokas. Pacientas septynias dienas gydytas Gentamicinu. Infekcijos požymiai išnyko.
Po 15 dienų įgyvendintas antras operacijos etapas. Pašalintas silikoninis Integra™ sluoksnis (9 pav.). Susidaręs neodermis buvo gyvybingas, todėl atliktas skeltos (0,15 mm storio) odos, paimtos nuo kairės šlaunies, transplantatų persodinimas į defekto vietą (10 pav.).
Pooperacinė eiga buvo be komplikacijų, transplantatai prigijo. Pacientas į gydymo įstaigą iki šiol dar nesikreipė.
Trečias atvejis
Pacientė (amžius – 9 mėn.) kreipėsi į Vaikų ligoninę dėl didelio melanocitinio apgamo. Prieš 3 mėn. jai buvo atlikta odos biopsija ir nustatytas įgimtas mišrus nevocitinis apgamas, rekomenduotas stebėjimas. Apžiūros metu apgamas buvo netolygios pigmentacijos, netaisyklingos formos, nelygaus plaukuoto paviršiaus, apėmė dešiniojo peties, žasto, krūtinės iki spenelio, dešinės mentės ir kaklo sritis (11 ir 12 pav.). Buvo matyti smulkūs pigmentiniai apgamai galvos odoje, kairiojo riešo srityje, kairiojo kelio ir šlaunies, dešinės pėdos ir sėdmens srityse. Apgamas užėmė 12 proc. bendrojo kūno paviršiaus ploto (pagal Lundo ir Browderio skalę).
Apgamą nuspręsta šalinti keliais etapais, naudojant odos pakaitalą Integra™. Pirmiausia šalinta nugaros srityje esanti apgamo dalis. Šią dalį pašalinus, į defekto vietą persodintas Integra™ lopas (13 pav.). Po 3 savaičių transplantuotas skeltos odos lopas. Jis prigijo, kraujotaka gera, pastebėtas odos paraudimas (14 pav.).
11 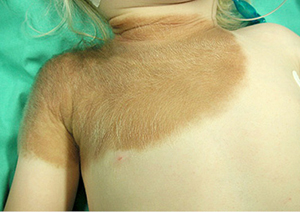 12
12 
11 pav. Įgimtas didelis plaukuotas pigmentinis apgamas
12 pav. Įgimtas didelis plaukuotas pigmentinis apgamas
13 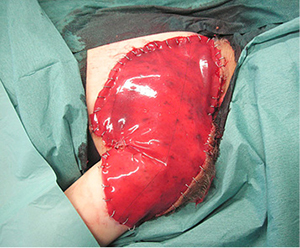 14
14 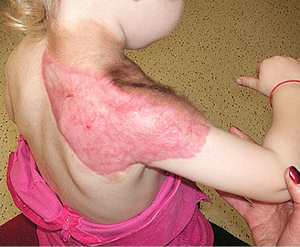
13 pav. Integra™ lopo persodinimas
14 pav. Prigijęs transplantatas
Po 2,5 m. įgyvendintas antras etapas. Atlikta apgamo ekscizija dešiniajame petyje ir žaste, 10x12 cm plote. Persodintas dirbtinės odos Integra™ 10×12,5 cm dydžio lopas. Po 3 savaičių pašalintas viršutinis silikoninis sluoksnis ir transplantuotas skeltos odos lopas iš kairiosios šlaunies. Dalis transplantato lizavosi, granuliuojančios žaizdos gijo antriniu būdu.
Praėjus metams, įgyvendintas trečias – paskutinis – etapas. Iki sveikų audinių pašalinta 12×10 cm dydžio apgamo dalis, likusi priekiniame krūtinės ląstos paviršiuje. Defektas padengtas Integra™ 12,5×10 cm dydžio lopu. Po 3 savaičių pašalintas silikono sluoksnis, nuo kairiosios šlaunies paimti du (0,15 mm storio) transplantatai. Šie transplantatai neperforuoti, atlikta jų transplantacija į krūtinės sritį ant susidariusio neodermio. Likusios neiškilios apgamo dalys pašalintos naudojant CO2 lazerį (impulso trukmė – 0,45 s, gylis – iki 2,5 mm). Atliktos 8 procedūros kas 6 savaites, randai tepami Silikono geliu.
Ketvirtas atvejis
Pacientas (amžius – 7 m.) kreipėsi dėl didelio pigmentinio apgamo dešinės kojos srityje (15 pav.). Apžiūrint buvo matyti 28×15 cm (L1) dydžio netolygios pigmentacijos, netaisyklingos formos apgamas grublėtu paviršiumi, apimantis dešinę pakinklio sritį. Apgamas užėmė 5 proc. bendrojo kūno paviršiaus ploto (pagal Lundo ir Browderio skalę).
15 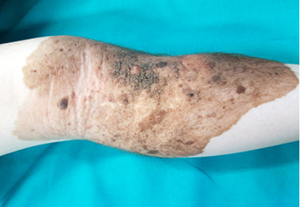 16
16 
15 pav. Įgimtas pigmentinis apgamas
16 pav. Integra™ lopo persodinimas
Apgamas pašalintas naudojant Integra™ odos pakaitalą (16 pav.). Taikyta vakuuminės terapijos sistema (VAC), ji buvo tęsiama 7 dienas (17 pav.). Pooperacinė eiga buvo sklandi.
17 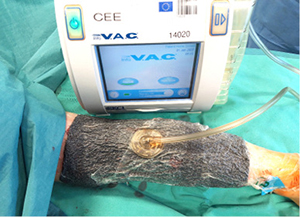 18
18 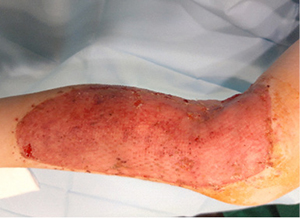
17 pav. Pritaikyta VAC sistema
18 pav. Perforuoto skeltos odos lopo transplantacija
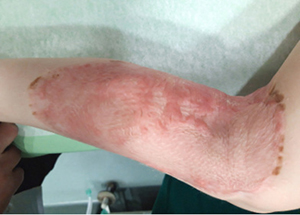
19 pav. Prigijęs transplantatas
Po 2,5 savaičių įgyvendintas antras operacijos etapas. Pašalintas viršutinis silikoninis Integra™ sluoksnis ir ant susidariusio neodermio transplantuotas skeltos (0,15 mm storio) perforuotos odos lopas (18 pav.). Pooperacinis periodas buvo sklandus, be komplikacijų. Oda prigijo (19 pav.). Rezultatas – po 6 mėnesių.
Diskusija
Įgimti melanocitiniai apgamai yra gerybiniai pigmentiniai dariniai, turintys didelę transformacijos riziką. Šie dariniai matyti vos gimus arba, retais atvejais, jų atsiranda netrukus po gimimo [3]. Melanocitiniai apgamai būdingi 1 proc. naujagimių.
Įgimti apgamai gali būti bet kurioje kūno vietoje, tačiau dažniausiai yra galūnių ir liemens srityje [4]. Išvaizda labai įvairi: apgamai skiriasi dydžiu, forma, spalva, paviršiaus iškilumu ir plaukuotumu [5]. Svarbiausia įgimtų melanocitinių apgamų klasifikacija pagal dydį, nes melanomos išsivystymo rizika dažniausiai nustatoma pagal apgamo užimamą plotą. 2013 m. S. Krengelis ir bendraautoriai [6] pateikė apgamų klasifikaciją. Išskirti: maži (mažesni negu 1,5 cm), vidutiniai (M1 1,5–10 cm, M2 10–20 cm), dideli (L1 20–30 cm, L2 30–40 cm) ir milžiniški (G1 40–60 cm, G2 daugiau negu 60 cm) apgamai. Didesnių negu 10 cm įgimtų melanocitinių apgamų pasitaiko 1 iš 20 000 naujagimių, didesnių negu 20 cm – 1 iš 500 000 naujagimių [3]. Minėtina, kad apgamų dydis dar gali būti aprašomas remiantis C. Lundo ir N. Browderio skale (dydis išreiškiamas procentais nuo viso kūno paviršiaus ploto).
Organizmui augant, įgimti pigmentiniai apgamai proporcingai didėja ir gali padengti vis didesnį odos plotą. Dideli apgamai dažnai lydimi gretutinių, mažesnių apgamų, vadinamų satelitiniais arba diseminuotais [4].
Įgimti melanocitiniai apgamai gali transformuotis į piktybinę odos arba ekstrakutaninę melanomą. Piktybiškumo rizika didėja proporcingai apgamų dydžiui. Tikimybė, kad mažas įgimtas melanocitinis apgamas transformuosis į melanomą, yra mažesnė negu 5 proc. Didelio dydžio apgamo transformacijos tikimybė siekia 10 proc. Minėtina, kad 70 proc. atvejų transformacija įvyksta per pirmąjį gyvenimo dešimtmetį, todėl geriausia taktika – chirurgiškai pašalinti melanocitinį apgamą ankstyvoje vaikystėje [5]. 5 m. kumuliacinė rizika dideliam įgimtam melanocitiniam apgamui transformuotis į melanomą siekia 5,7 proc. [7]. Šie pacientai taip pat turi dvigubai didesnę (51,6 %) de novo melanomos riziką negu likusi populiacijos dalis [8].
Įgimtų pigmentinių apgamų gydymas yra sudėtinis, pakopinis ir tęstinis. Gydymas pradedamas ankstyvoje vaikystėje, remiantis svarbiausia indikacija – piktybinio darinio išsivystymo rizika [1]. Chirurgines intervencijas rekomenduojama pradėti nuo 6 mėn. amžiaus ir baigti iki mokyklinio amžiaus pradžios [9]. Yra manančiųjų, kad piktybinės melanomos rizika yra per maža, jog reikėtų imtis radikalių gydymo priemonių, tačiau, daugumos tyrėjų nuomone, gydyti reikia atsižvelgiant į kiekvieną individualų atvejį. Tikslinga pasitelkti įvairias priemones ir šalinti įgimtus melanocitinius apgamus pakopomis [1].
Chirurginiai metodai apima: apgamo pašalinimą jį išpjaunant nuosekliai, per kelis etapus, audinių plėtimą ir odos transplantatus. Šie metodai gali būti taikomi kartu arba atskirai. Apgamo pašalinimas jį išpjaunant yra pirmas pasirinkimas, jis kelia mažiausiai komplikacijų. Atskirais atvejais tinka visi metodai, tačiau jie nėra universalūs.
Iki XX a. pabaigos odos transplantatai buvo autotransplantatai (iš paties paciento) arba alotransplantatai (iš lavono). Dirbtinės odos tyrinėjimus pradėjo J. F. Burke’as, Masačusetso ligoninės Traumų skyriaus vedėjas, kartu su I. V. Yannasu, Masačusetso technologijos instituto chemijos profesoriumi [10]. Jų pirminis tikslas buvo sukurti medžiagą, kuri uždengtų žaizdą, apsaugotų ją nuo infekcijos ir kartu paskatintų jos gijimą. Deja, 1970 m. paaiškėjo, kad tyrėjų bandymai buvo nesėkmingi – iš sintetinių ir natūralių polimerų sukurtos dirbtinės medžiagos nesutrumpino žaizdų gijimo. Atvirkščiai – žaizdos gijo ilgiau. Išanalizavus histologinius mėginius, nustatyta, kad užsitęsęs žaizdos gijimas vietoj rando formavimosi paskatino naujos dermos de novo sintezę [2]. Ji buvo pavadinta neodermiu. Pagrindinės dirbtinės odos matricos formulės sudedamosios dalys – polimerinis junginys iš I tipo kolageno mikrofibrilių, gliukozaminglikanų (GAG) (chondroitino-6-sulfato), supakuotas į pralaidžius lakštus. Jis sausai šaldytas, tarpusavio jungtys sudarytos taikant dehidrotermiją [11]. Parduoti šio atradimo patentai sukūrė terpę komercinei veiklai.
1993 m. įkurta Integra LifeSciences™ kompanija, kurios sukurtas produktas 1996 m. gavo FDA leidimą ir nuo tada yra pardavinėjamas ir naudojamas pasauliniu mastu. Integra™ taikoma didelio ploto nudegimams gydyti ir kitiems dideliems defektams uždengti [2].
Integra™ dirbtinė oda (Integra Life Sciences Corporation, Plainsboro, NJ) yra dvisluoksnė dermos regeneracijos sistema. Pirmasis sluoksnis, pakeičiantis dermą, yra porėtas matriksas, sudarytas iš kolageno, išgauto iš jaučio sausgyslių, ir glikozaminglikano (chondroitino-6-sulfato), išgauto iš ryklio kremzlių, sujungtų fibrilių. Šis kompleksas sudaro terpę fibroblastų, limfocitų, makrofagų migracijai ir yra pagrindas kapiliarams iš žaizdos įsitvirtinti. Paciento jungiamojo audinio ląstelės pamažu užpildo visą matriksą. Galiausiai sintetinis kolagenas suyra ir lieka tik naujai susiformavęs neodermis, kuris histologiškai labai artimas įprastai žmogaus dermai. Antrasis Integra™ sluoksnis, simuliuojantis epidermį, sudarytas iš sintetinio polisiloksano polimero – silikono. Šis pakaitalas laikinai uždengia žaizdą ir užtikrina mechaninę apsaugą, kuri neleidžia patekti mikroorganizmams ir saugo nuo kitų aplinkos veiksnių [12].
Siekiant gero rezultato, pažeisti audiniai turi būti pašalinti iki gyvybingų. Kalbamuoju atveju apgamas šalinamas kaip numatyta operacijos plane: visas iki sveikų audinių ribos arba dalimis per kelis etapus. Žaizdos dugne neturi būti gausaus kraujavimo, tačiau reikalinga kapiliarinė kraujotaka [13]. Uždengus defektą dvisluoksniu Integra™ lopu, pirmajame sluoksnyje susiformuoja neodermis ir vyksta vaskuliarizacija. Antrasis – silikoninis apsauginis – sluoksnis dažniausiai pašalinamas po 15–20 dienų ir žaizda galiausiai uždengiama plonu skeltos odos lopu [14]. Epidermio autotransplantatas turi būti maždaug 0,15 mm storio. Plonesnis (0,1 mm storio) gali neprigyti dėl nepakankamo pamatinės membranos kiekio, o storesnis (0,2 mm storio) gali sukelti stipresnį randėjimą. Dažniausios komplikacijos: hematoma, skysčių sankaupa, infekcija ir pernelyg ankstyvas ar vėlyvas silikoninio sluoksnio atsiskyrimas [13]. Norint reikšmingai sumažinti komplikacijų riziką, būtina tinkamai transplantuoti odos pakaitalą ir atidžiai stebėti pacientą po operacijos: žaizdas tikrinti kas 48 val., greitai ir atitinkamai reaguoti įtarus minėtas komplikacijas.
Integra™ pranašumas – galimybė uždengti bet kokio ploto pažeidimus [12]. Šalinant įgimtus melanocitinius apgamus, būtina visiška apgamo ekscizija sveikų audinių ribose. Likęs defektas yra gilus, reikalingas viso storio odos lopas. Vaikų odos paviršiaus plotas, palyginti su kūno mase, santykinai mažas, todėl yra nedaug donorinių vietų, iš kurių būtų galima paimti viso storio odos lopą.
Kitas Integra™ privalumas – neblogas estetinis rezultatas. Tai matyti ir aptartais klinikiniais atvejais. Nors po operacijos vieta, kuri buvo padengta odos pakaitalu, savo išvaizda labai skiriasi, epitelizuotos žaizdos be perstojo remodeliuojasi daugiau negu metus [15], taigi ilgainiui transplantuotos zonos paraudimas mažėja.
Galiausiai minėtina, kad Integra™ dengta odos vieta yra elastinga ir lanksti, neriboja judesių, todėl ją galima naudoti sąnarių srityse [12].
Literatūros apžvalga
2010 m. „Plastinės, rekonstrukcinės ir estetinės chirurgijos“ žurnale (Journal of Plastic, Reconstructive and Aesthetic Surgery) C. Schiestlas ir D. Stiefel [16] publikavo šiuo metu išsamiausią studiją, kurioje aptartas didelių melanocitinių apgamų šalinimas vaikams, panaudojant dirbtinę odą Integra™. Odos pakaitalas 2000–2004 m. buvo panaudotas dvylikai pacientų. Vaikų amžiaus vidurkis – 3,8 m., įgimti melanocitiniai apgamai dengė 1–12 proc. viso kūno paviršiaus ploto, vidurkis – 4,2 proc. Aštuoniems vaikams Integra™ implantacija išsyk buvo sėkminga, keturiems reikėjo pakartotinės operacijos iš dalies ar visiškai netekus transplantato. Galutinis Integra™ prigijimas siekė 95–100 proc., išskyrus vieną pacientą, kuriam prigijo tik 30 proc. dirbtine oda uždengto ploto. Antrame gydymo etape skelto lopo transplantacijos sėkmingumas siekė 95–100 proc. Galiausiai funkcinį ir kosmetinį rezultatą puikiai įvertino 58 proc., gerai – 25 proc., patenkinamai – 17 proc. pacientų. Rezultatas vertintas vidutiniškai po 2,2 metų.
2019 m. žurnale „Chirurgijos tyrimai ir praktika“ (Surgery Research and Practice) publikuota pirmoji apžvalga, nagrinėjanti Integra™ naudojimą šalinant didelius apgamus. J. Opoku-Agyemanas su kolegomis [17] atliko paiešką PubMed, Ovid, Embase ir Cochrane duomenų bazėse ir atrinko 13 studijų, kuriose iš viso nagrinėtas 31 paciento atvejis. Atliktuose tyrimuose dalyvavusių pacientų vidutinis amžius – 7,36 m., sekimo laikas – 2,67 m. Vidutinis apgamo dydis – 6,29 proc. bendrojo kūno paviršiaus ploto. Integra™ prigijo 90,3 proc. atvejų, o skeltos odos lopas – 100 proc. visų atvejų. Komplikacijų dažnis – 14,8 proc. Autoriai teigia, kad Integra™ yra saugus ir perspektyvus pasirinkimas rekonstrukcijai atlikti pašalinus įvairaus dydžio įgimtus apgamus. Norint tiksliai įvertinti komplikacijų dažnį, reikalingos tolesnės ilgalaikės studijos ir ilgalaikis paciento būklės sekimas, tačiau tai sunku įgyvendinti, nes kalbamieji atvejai išimtinai reti.
Integra™ dirbtinė oda pasaulyje puikiai taikoma jau seniai (pirmiausia – dideliems nudegimams gydyti, vėliau – ir rekonstrukcinėje chirurgijoje), tačiau į Lietuvą ji atvežta ir čia panaudota tik 2004 m. Plastinės ir rekonstrukcinės chirurgijos gydytojas R. Rimdeika Integra™ dirbtinę odą pirmą kartą panaudojo Kauno klinikose dviem pacientams: vienam pašalinus didelį randą, antrajam uždengtas defektas, atsiradęs po nudegimo. Pooperaciniai rezultatai nebuvo prastesni negu taikant kitus metodus, tačiau Integra™ neišpopuliarėjo, nes buvo pigesnių alternatyvų. 2011 m. Vaikų ligoninėje, Vilniaus universiteto ligoninės Santaros klinikų filiale, ortopedas-traumatologas D. Geležauskas pirmą kartą Lietuvoje panaudojo dirbtinę odą šalindamas vaikų įgimtus melanocitinius apgamus. Šiandien Integra™ yra naudojama labai dideliems vaikų nudegimams, įgimtiems apgamams ar kitiems didelio ploto defektams gydyti.
Išvados ir pasiūlymai
Įgimti pigmentiniai apgamai kelia didelę melanomos išsivystymo riziką. Ankstyvas apgamų šalinimas yra būtinybė, norint išvengti piktybinio darinio išsivystymo. Didelių melanocitinių apgamų gydymas yra iššūkis, reikalaujantis ne tik patirties ir įgūdžių, bet ir kūrybiškumo bei naujų metodų.
Nagrinėtais atvejais Integra™ lopai prigijo visiems vaikams. Susiformavo naujas, funkcionalus neodermis. Vėliau transplantuoti skeltos odos lopai, kurie taip pat prigijo visiems pacientams. Atokiųjų rezultatų duomenų dar nėra, tačiau pirmasis klinikinis atvejis teikia perspektyvų. Transplantato išvaizda ilgainiui vis gerėja, tikimasi, kad po metų, mažėjant paraudimui, jis patenkins paciento lūkesčius. Dirbtinė oda Integra™ suteikia galimybę pasiekti geresnių rezultatų, kai kiti metodai yra neveiksmingi.
Integra™ odos pakaitalas kartu su autologine skeltos odos lopo transplantacija yra puikus ir saugus pasirinkimas gydant įvairaus dydžio įgimtus melanocitinius apgamus. Tai naujas, alternatyvus ir galimybes išplečiantis metodas.
Literatūra
1. Arneja JS, Gosain AK. Giant congenital melanocytic nevi. Plast Reconstr Surg. 2009; 124(1):1e–13e.
2. Artificial skin. Available at: <https://en.wikipedia.org/w/index.php?title=Artificial_skin&oldid=829613735>. Accessed: 5 April 2018.
3. Pearson GD. Congenital Hairy Nevi: Overview, Clinical Presentation, Differential Diagnosis. Available at: <https://emedicine.medscape.com/article/1295033-overview>. Accessed: 10 April 2018.
4. Giant congenital melanocytic nevus. Available at: <https://ghr.nlm.nih.gov/condition/giant-congenital-melanocytic-nevus>. Accessed: 10 April 2018.
5. Shah J, Feintisch AM, Granick MS. Congenital Melanocytic Nevi. Eplasty 2016; 16: ic4.
6. Krengel S, Scope A, Dusza SW, Vonthein R, Marghoob AA. New recommendations for the categorization of cutaneous features of congenital melanocytic nevi. J Am Acad Dermatol. 2013; 68(3): 441–451.
7. Egan CL, Oliveria SA, Elenitsas R, Hanson J, Halpern AC. Cutaneous melanoma risk and phenotypic changes in large congenital nevi: A follow-up study of 46 patients. J Am Acad Dermatol. 1998; 39(6): 923–932.
8. Zaal LH, Mooi WJ, Klip H, van der Horst CM. Risk of malignant transformation of congenital melanocytic nevi: a retrospective nationwide study from The Netherlands. Plast Reconstr Surg. 2005; 116(7): 1902–1909.
9. Bauer BS, Corcoran J. Treatment of large and giant nevi. Clin Plast Surg. 2005; 32(1): 11–18.
10. Jeyashree C, Shifana F, Najeeb MA, Femi V. Artificial skin: history, types and future trends. International Journal Research in Engineering and Bioscience 2013; 1(2): 84–92.
11. Yannas IV, Burke JF, Gordon PL, Huang C, Rubenstein RH. Design of an artificial skin. II. Control of chemical composition. J Biomed Mater Res. 1980; 14(2): 107–132.
12. Abai B, Thayer D, Glat PM. The Use of a Dermal Regeneration Template (Integra) for Acute Resurfacing and Reconstruction of Defects Created by Excision of Giant Hairy Nevi. Plast Reconstr Surg. 2004; 114(1): 162–168.
13. Integra LifeSciences Corporation. INTEGRA® Dermal Regeneration Template. Available at: <http://www.ilstraining.com/idrt/brochures/IDRT_Treatment_Booklet_ER3341.pdf>.
14. De Angelis B, Orlandi F, Fernandes Lopes Morais D’Autilio M, Scioli MG, Orlandi A, Cervelli V, Gentile P. Long‐term follow‐up comparison of two different bi‐layer dermal substitutes in tissue regeneration: Clinical outcomes and histological findings. Int Wound J. 2018; 15(5): 695–706.
15. Guo S, Dipietro LA. Factors affecting wound healing. J Dent Res. 2010; 89(3): 219–229.
16. Schiestl C, Stiefel D, Meuli M. Giant naevus, giant excision, eleg(i)ant closure? Reconstructive surgery with Integra Artificial Skin® to treat giant congenital melanocytic naevi in children. J Plast Reconstr Aesthet Surg. 2010; 63(4): 610–615.
17. Opoku-Agyeman J, Humenansky K, Davis W 3rd, Glat P. Use of Integra for Reconstruction after Nevi Resection: A Systematic Review and Pooled Analysis of Reported Cases. Surgery Research and Practice 2019: e9483627.