Lietuvos chirurgija ISSN 1392–0995 eISSN 1648–9942
2022, vol. 21(1), pp. 34–40 DOI: https://doi.org/10.15388/LietChirur.2022.21.55
Šlapimo pūslės skausminio sindromo pakopinis gydymas: klinikinis atvejis
Aušra Černiauskienė
Medicinos fakultetas, Vilniaus universitetas, Vilnius, Lietuva
Faculty of Medicine, Vilnius University, Vilnius, Lithuania
Urologijos centras, Vilniaus universiteto ligoninė Santaros klinikos, Vilnius, Lietuva
Center of Urology, Vilniaus University Hospital Santaros Klinikos, Vilnius, Lithuania
El. paštas ausra.cerniauskiene@santa.lt
Geistė Tubutytė
Medicinos fakultetas, Vilniaus universitetas, Vilnius, Lietuva
Faculty of Medicine, Vilnius University, Vilnius, Lithuania
El. paštas gtubutyte@yahoo.com
Augustina Zaveriuchaitė
Medicinos fakultetas, Vilniaus universitetas, Vilnius, Lietuva
Faculty of Medicine, Vilnius University, Vilnius, Lithuania
El. paštas augustina.zaveriuchaite@gmail.com
Santrauka. Šlapimo pūslės skausminis sindromas, dar vadinamas intersticiniu cistitu, yra būklė, kuriai būdingas lėtinis dubens, šlapimo pūslės skausmas (trunkantis daugiau negu 6 mėn.), susijęs su šlapinimosi sutrikimais (poliakiurija arba nuolatiniu noru šlapintis) ir bloginantis gyvenimo kokybę. Nesant aiškių šlapimo pūslės skausminio sindromo priežasčių, aprašoma daug šios ligos kilmės teorijų. Trūksta rekomendacijų, kaip ligą gydyti, mažai žinomas taikomų gydymo būdų efektyvumas. Amerikos urologų ir Europos urologų asociacijos siūlo pakopinį terapijos metodą – nuo paciento gyvenimo būdo modifikavimo, medikamentinės (farmakologinės) terapijos iki sudėtingesnių invazinių metodų, taip pat ir endovezikinių botulino toksino A injekcijų. Straipsnyje aprašomas 60 m. moters, kuri 2020 m. kreipėsi į VUL Santaros klinikas dėl dvejus metus varginančių šlapimo pūslės skausminiam sindromui būdingų simptomų, klinikinis atvejis. Prieš tai pacientei skirtas medikamentinis gydymas antibiotikais, vaistais nuo uždegimo, analgetikais, anticholinerginiais vaistais buvo neveiksmingas. Šlapimo pasėlio rezultatai buvo neigiami. Pacientei atlikus cistoskopiją, nustatyta maža šlapimo pūslės talpa, rasta smulkių glomeruliacijų, o atlikus urodinaminius tyrimus (cistometriją), nustatytas mažos talpos šlapimo pūslės hipersensityvumas. Pacientei du kartus atlikta šlapimo pūslės hidrodilatacija, tačiau abu kartus teigiamas efektas išliko tik apie mėnesį. Atsinaujinus simptomams, priimtas sprendimas atlikti botulino toksino A endovezikines injekcijas į šlapimo pūslės trikampio sritį. Po šių injekcijų pacientė jautė mažesnį šlapimo pūslės skausmą, rečiau šlapinosi dieną ir naktį, pagerėjo jos gyvenimo kokybė.
Reikšminiai žodžiai: šlapimo pūslės skausminis sindromas, intersticinis cistitas, botulino toksino A injekcija.
Step-wise Treatment of Bladder Pain Syndrome: Case Report
Abstract. Bladder pain syndrome/interstitial cystitis is a condition characterized by chronic pelvic and bladder pain (lasting longer than 6 months) accompanied by urinary symptoms (urinary frequency, urgency and nocturia). It can have a highly negative effect on the quality of life. The treatment of this disease is impeded by lack of understanding of its etiology. Therefore, treatment recommendations and information about their efficacy are scarce. The American Urological Association recommends a step-wise therapeutic approach starting from mere patients’ lifestyle modification to pharmacological therapy or to even more complex methods, such as intravesical botulinum toxin-A injections. We present here a case of a 60-year old woman, who presented in 2020 with tiresome symptoms characteristic to bladder pain syndrome lasting for two years. Previous treatments with antibiotics, anti-inflammatory, analgesic and anticholinergic medications were unsuccessful; urine culture was negative. During the cystoscopy in our center small bladder capacity and minute glomerulations were observed. Urodynamic tests (cystometry) were performed showing hypersensitive bladder with small capacity. Bladder hydrodistention procedure was performed twice; however the positive effects only lasted up to one month each time. Therefore, it was decided to perform an intravesical botulinum toxin-A injection into bladder trigonal area after which the patient experienced a significant relief in bladder pain, reduced urinary frequency during the day and night and improved quality of life.
Key words: bladder pain syndrome, interstitial cystitis, botulinum toxin-A injection.
Received: 2022/01/24. Accepted: 2022/02/28.
Copyright © 2022 Aušra Černiauskienė, Geistė Tubutytė, Augustina Zaveriuchaitė. Published by Vilnius University Press. This is an Open Access article distributed under the terms of the Creative Commons Attribution Licence, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Įvadas
Šlapimo pūslės skausminis sindromas (ŠPSS), dar vadinamas intersticiniu cistitu, yra lėtinė nežinomos etiologijos liga, kliniškai diagnozuojama, kai pacientas šlapimo pūslės ar dubens srityje jaučia tokius nemalonius pojūčius, kaip skausmas, spaudimas, diskomfortas, kurie trunka daugiau negu 6 mėn., kartu pasireiškiant bent vienam apatinių šlapimo takų simptomui (skausmas pildantis šlapimo pūslei, palengvėjimas nusišlapinus, padažnėjęs šlapinimasis naktį ar dieną ir kt.) [1, 2]. Šie subjektyvūs, sunkiai gydomi simptomai būdingi ir daugybei kitų šlapinimosi sutrikimų: šlapimo takų infekcijai, skubos šlapimo nelaikymui, lėtiniam šlaplės sindromui, dirgliajai šlapimo pūslei, genitalijų karcinomai, akmenligei, endometriozei, todėl ŠPSS diagnozuojamas nuodugniai ištyrus pacientą ir atmetus kitas galimas priežastis [3, 4]. Skiriasi ŠPSS paplitimas tarp lyčių: moterims liga pasireiškia dažniau negu vyrams (JAV duomenimis, 850 atvejų 100 000 moterų, palyginti su 60 atvejų 100 000 vyrų; Europoje skaičiai daug mažesni: 8–16 atvejų 100 000 moterų) [5–7]. Vis dėlto sindromo pasireiškimo dažnis populiacijoje gali būti didesnis dėl nespecifinių simptomų ir klinikinės raiškos, sutrikimo kompleksiškumo ir standartizuotų diagnostinių kriterijų trūkumo [8]. ŠPSS blogina pacientų gyvenimo kokybę ir psichosocialinę būseną. Šis sutrikimas gali lemti depresiją, nerimą, stresą, panikos sutrikimą ir seksualinę disfunkciją [9].
ŠPSS gydomas vaistais: antibiotikais, analgetikais, vaistais nuo uždegimo, anticholinerginiais vaistais, natrio pentozano polisulfatu, taip pat intravezikinėmis instiliacijomis, hiperbarine deguonies terapija. Be to, taikoma psichoterapija, fizioterapija, treniruojama šlapimo pūslė. Nesant poveikio, atmetus šlapimo takų infekciją, pacientą nuodugniai ištyrus (šlapimo tyrimai, echoskopija, liekamojo šlapimo tyrimas, cistoskopija, biopsija, cistometrija) ir nustačius mažą šlapimo pūslės talpą, taikoma šlapimo pūslės hidrodilatacija, kryžinių nervų (n. sacrales) neuromoduliacija. Nesant efekto arba simptomams atsinaujinus, Amerikos urologų (AUA) ir Europos urologų (EAU) asociacijos rekomenduoja ŠPSS gydyti botulino toksino A endovezikinėmis injekcijomis. Jei ir šis gydymas neveiksmingas, lieka operacija – šlapimo pūslės augmentacija arba cistektomija [1, 2].
Straipsnyje aprašomas 60 m. pacientės klinikinis atvejis. Moteriai po neveiksmingo medikamentinio gydymo ir du kartus atliktos šlapimo pūslės hidrodilatacijos, nustačius šlapimo pūslės skausminį sindromą, atliktos botulino toksino A intravezikinės injekcijos. Taip pasiekta klinikinio pagerėjimo.
Klinikinis atvejis
2020 m. į Vilniaus universiteto ligoninės Santaros klinikų urologą kreipėsi 60 m. moteris. Pacientė skundėsi dažnu šlapinimusi dieną, naktį kas 2 val. mažomis šlapimo porcijomis, skausmu pilvo apačioje ir tarpvietėje, kartais pasitaikančiu šlapimo nelaikymu kilus norui šlapintis. Minėti simptomai vargino jau dvejus metus.
Pacientė du kartus gimdžiusi, nustatyta gretutinių ligų: stuburo osteochondrozė, spondiliozė, L1–2 disko išvarža, dėl miomų pašalinta gimda. Moteris gydyta antibiotikais, anticholinerginiais vaistais, analgetikais, vaistais nuo uždegimo, tačiau pagerėjimo nesulaukta. Pacientė ištirta: šlapimo pasėlio rezultatai buvo neigiami, echoskopuojant inkstų patologijos nenustatyta, šlapimo pūslėje liekamojo šlapimo nerasta. 2020 m. rugpjūčio 3 d., atlikus cistometriją, nustatyta skausminga hipersensityvi šlapimo pūslė, sumažėjusi funkcinė šlapimo pūslės talpa (110 ml) (1 pav.). Rugpjūčio 31 d. atlikta cistoskopija parodė mažą šlapimo pūslės talpą (110 ml), rasta pūslės gleivinės glomeruliacijų (smulkios hemoragijos). Šlapimo pūslės nuoplovose pastebėta urotelio ląstelių.
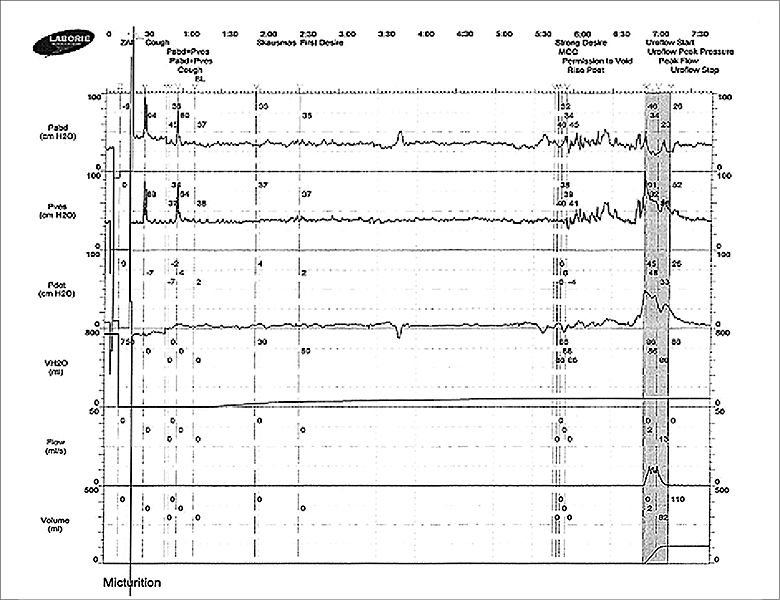
1 pav. Pacientės cistometrijos rezultatai (VUL Santaros klinikų Urologijos centras)
Įvertinus visus turimus duomenis, pacientei diagnozuotas šlapimo pūslės skausminis sindromas. Medikamentinis gydymas buvo neveiksmingas, todėl priimtas sprendimas atlikti endoskopinę šlapimo pūslės hidrodilataciją. Spalio 9 d., sukėlus intraveninę nejautrą, įkištas cistoskopas ir šlapimo pūslė 80 cmH2O spaudimu praplėsta iki 300 ml. Teigiamą procedūros poveikį pacientė jautė apie 1 mėn., vėliau būklė vėl ėmė blogėti, kartojosi intensyvūs pilvo apačios ir tarpvietės skausmai, vargino labai dažnas šlapinimasis.
Įvertinus nusiskundimus, taikyta cistoskopija, dar kartą nustatyta iki 110 ml sumažėjusi šlapimo pūslės talpa. 2021 m. kovo 19 d. atlikta endoskopinė hidrodilatacija. Šlapimo pūslė praplėsta iki 600 ml. Teigiamas poveikis išsilaikė apie 1 mėn., tačiau vėliau minėti simptomai vėl pasikartojo, skirti medikamentai nepadėjo. Birželio 4 d. pakartojus tyrimus, priimtas sprendimas atlikti botulino toksino A endovezikines injekcijas.
Sukėlus intraveninę nejautrą ir sulašinus į veną sol. Cefazolini 1,0 g, į šlapimo pūslę įkištas 19 Ch cistoskopas (30º optika). Ištekėjo apie 30 ml skaidraus šlapimo. Įvertinta šlapimo pūslės talpa – 200 ml. Gleivinėje buvo matyti paraudę ploteliai – glomeruliacijos. Į trikampio sritį, toliau nuo šlapimtakių angų, per cistoskopo darbinį kanalą specialia InjeTAK cistoskopine 23G 2 mm adata suleista 100 V botulino toksino A (Botox; praskiesta pagal instrukciją). Medikamentas suleistas į 10 taškų po 1 ml, t. y. į kiekvieną tašką po 10 V (2 pav.). Po injekcijų pacientė jautėsi gerai, išleista tęsti gydymo namuose. Patikra atlikta praėjus 1, 3 ir 6 mėn. po operacijos. Pacientė jautėsi geriau: aprimo skausmai pilvo apačioje, suretėjo šlapinimasis dieną ir naktį, pagerėjo šlapimo sulaikymas ir gyvenimo kokybė.

2 pav. Botulino toksino A injekcijų į trikampio sritį vietos (į kiekvieną tašką suleista po 10 V botulino toksino A) (adaptuota pagal Pinto, 2010 [17])
Diskusija
Amerikos urologų asociacijos gairėse ŠPSS rekomenduojama gydyti taikant pakopinės terapijos metodą. Pirmos eilės terapija – pacientų švietimas, keičiant kasdienį elgesį ir gyvenimo būdą. Fizinė terapija, geriamasis pentozano polisulfatas (PPS) arba antihistamininiai vaistai ir endovezikinis heparino, lidokaino arba dimetilsulfoksido (DMSO) taikymas yra antros eilės terapija. Trečios eilės terapijai priskiriama cistoskopija ir hidrodilatacija, ketvirtos eilės terapijai – neuromoduliacija ir botulino toksino A endovezikinės injekcijos. Penktos eilės gydymui rekomenduojamas cikosporinas A, skausmo valdymas. Jei pacientas nereaguoja į nė vieną konservatyvų gydymo būdą, gali būti taikomas šeštos eilės gydymas – chirurginės intervencijos [2, 8] (žr. 1 lentelę).
1 lentelė. Šlapimo pūslės skausminio sindromo gydymo terapinės pakopos (adaptuota pagal Alsulaiman, 2021 [10])
|
I eilės terapija |
|
− Bendras atsipalaidavimas / streso valdymas |
|
− Pacientų švietimas |
|
− Savęs priežiūra / elgesio modifikavimas |
|
− Skausmo valdymas |
|
II eilės terapija |
|
− Specializuota manualinė fizinė terapija |
|
− Geriamieji preparatai: amitriptilinas, hidroksizinas, cimetidinas, pentozano polisulfatas |
|
− Intravezikinė terapija: dimetilo sulfoksidas, heparinas, lidokainas |
|
− Skausmo valdymas |
|
III eilės terapija |
|
− Cistoskopija su hidrodilatacija |
|
− Hanerio opų gydymas (jei rasta) |
|
− Skausmo valdymas |
|
IV eilės terapija |
|
− Intravezikinis botulino toksinas A |
|
− Neuromoduliacija |
|
− Skausmo valdymas |
|
V eilės terapija |
|
− Ciklosporinas A |
|
− Skausmo valdymas |
|
VI eilės terapija |
|
− Šlapimo takų diversija (su cistektomija ar be jos) |
|
− Šlapimo pūslės augmentacija |
|
− Skausmo valdymas |
Mokslinėje literatūroje aprašomi įvairūs ŠPSS gydymo būdai, lyginami jų rezultatai. Pavyzdžiui, lyginami šlapimo pūslės hidrodilatacijos ir botulino toksino A procedūros rezultatai, analizuojama, kokią botulino toksino A dozę reikia suleisti, kurioje šlapimo pūslės vietoje ši dozė turėtų būti leidžiama [10–22].
Šlapimo pūslės hidrodilatacija – tinkama procedūra pacientams, kuriems konservatyvusis gydymas nepadeda. Procedūra atliekama cistoskopijos metu, sukėlus nejautrą [5, 10]. Stebimieji tyrimai parodė, kad hidrodilatacija ŠPSS klinikinius simptomus sumažina 30–54 proc. per 1 mėn., 18–56 proc. per 2–3 mėn., 0–7 proc. per 5–6 mėn. Sunkių šalutinių poveikių nenustatyta [5]. Yra duomenų, rodančių trumpalaikį hidrodilatacijos efektyvumą, tačiau nėra patikimų įrodymų, kad ši procedūra turėtų ilgalaikį teigiamą poveikį [10].
A tipo botulino toksinas, išgaunamas iš Clostridium botulinum bakterijų, blokuoja periferinį acetilcholino išsiskyrimą iš presinapsinių cholinerginių nervų galų, skaidydamas SNAP-25 baltymą, nuo kurio priklauso acetilcholino prisijungimas ir išsiskyrimas iš nervų galuose esančių vezikulių [11]. Šis toksinas blokuoja ir kitus neuropeptidus: adenozino trifosfatą (ATP), azoto oksidą (NO) ir substanciją P. Dėl botulino toksino poveikio atpalaiduojamos lygiųjų ir skersaruožių raumenų skaidulos ir kontroliuojamas lokalus uždegimas [12]. Atliktų randomizuotų kontrolinių tyrimų metaanalizių duomenimis, botulino toksino A injekcijos statistiškai reikšmingai sumažino ŠPSS simptomų pasireiškimą, vertinamą pagal Intersticinio cistito simptomų indeksą (angl. Interstitial Cystitis Symptom Index). Statistiškai reikšmingai sumažėjo ir skausmo, vertinamo vaizdinės analogijos (VAS) ir Likerto skalėmis, intensyvumas bei šlapinimosi dažnis dieną [13, 14].
Atliktas perspektyvusis atsitiktinių imčių tyrimas, kurio metu 67 pacientai suskirstyti į tris grupes: pirmos grupės tiriamiesiems buvo atliktos 100 V botulino toksino A injekcijos ir hidrodilatacija, antros grupės pacientams – 200 V botulino toksino A injekcijos ir hidrodilatacija, trečios grupės pacientams – tik šlapimo pūslės hidrodilatacija. Tyrimo duomenimis, gydymas botulino toksinu vidutiniškai ar net smarkiai sumažino ŠPSS simptomus. Simptomai vertinti praėjus 3 mėn. po intervencijos (71 proc. ir 48 proc.), pagerėjimas išsilaikė iki 24 mėn. Minėtina, kad tyrimo pradžioje naudota 200 V botulino toksino A dozė, tačiau, atsiradus nepageidaujamų reakcijų į vaistą, 9 iš 15 pacientų (ūminis ir lėtinis šlapimo susilaikymas, ryški dizurija) dozė sumažinta iki 100 V [15].
Mažesnė dozė sukėlė mažiau nepageidaujamų reakcijų. Ji įtraukta į kitą atsitiktinių imčių tyrimą, kuriame 60 pacientų buvo suskirstyti į dvi grupes: pirmai grupei hidrodilatacija buvo atliekama kartu leidžiant 100 V botulino toksino A, antrai grupei atlikta tik hidrodilatacija. Aštuntą savaitę po intervencijos pacientai, gydyti botulino toksinu, jautė mažesnį skausmą. Minėtos grupės pacientų gydymo sėkmė siekė 63 proc. (plg. antrosios grupės pacientų gydymo sėkmė – 15 proc.) [16]. Vėliau atlikti du tyrimai [5] atskleidė aukštą pradinį veiksmingumo rodiklį (74 proc. ir 86 proc. per 3 mėn.), tačiau minėtina, kad gydymo poveikis laikinas, įprastai jis sumažėja per metus. Galimos ir pakartotinės injekcijos, nes jos yra veiksmingos [5].
2021 m. Europos urologų asociacijos rekomendacijose nurodoma, kad šlapimo pūslės hidrodilatacija yra įprastas ŠPSS gydymo būdas, tačiau dėl riboto terapinio poveikio ir nedidelio mokslinio pagrindimo šis būdas tikslingesnis kaip diagnostinio įvertinimo dalis [1].
Hidrodilatacija ir A tipo botulino toksinas gali turėti poveikio šlapimo pūslės aferentiniams takams, todėl sumažėja simptomai ir gerėja urodinaminio tyrimo parametrai. Minėtina mokslinė studija [15], kurioje lyginti ŠPSS gydymo šlapimo pūslės hidrodilatacija ir gydymo hidrodilatacija kartu su endovezikinio botulino toksino A injekcijomis rezultatai. Nustatyta, kad visų pacientų simptomai sumažėjo, tačiau tiriamųjų, kuriems taikyta tik hidrodilatacija, grupėje 70 proc. pacientų ŠPSS simptomai atsinaujino praėjus mėnesiui, o pacientų, kuriems suleistos botulino toksino A injekcijos, būklės pagerėjimas išliko tris mėnesius.
Remiantis atliktų tyrimų duomenimis, galima teigti, kad veiksmingas ir ilgalaikis ŠPSS gydymo būdas – botulino toksino A injekcijos į trikampio sritį [17]. Nustatyta, kad net 87 proc. pacientų simptomai buvo sumažėję tris mėnesius. Daugiau negu 50 proc. pacientų teigė, kad gydymo poveikis išliko po injekcijų praėjus devyniems mėnesiams. Minėtina, kad, prireikus pakartotinio gydymo, gauti panašūs rezultatai.
Šlapimo pūslės trikampyje yra tankus suburotelio nocicepcinių skaidulų tinklas, dalyvaujantis skausmo generavimo ir neurogeninio uždegimo procesuose. Šis tinklas labai padidėjęs pacientams, sergantiems ŠPSS. Botulino toksinas A blokuoja neurotransmiterių išsiskyrimą iš nocicepcinių skaidulų [17].
Galima teigti, kad gydymas botulino toksino A injekcijomis yra saugus ir veiksmingas, jis gali būti kartojamas. Nepageidaujamas botulino toksino A poveikis gydant ŠPSS yra daug mažesnis negu hiperaktyvios šlapimo pūslės sindromo atveju (nustatytas padidėjęs liekamojo šlapimo kiekis) [18]. Tai patvirtina botulino toksino A, taikytino gydant ŠPSS, efektyvumą ir palyginti ilgą veiksmingumą [16, 19–22]. Amerikos urologų asociacija naujausiose rekomendacijose ŠPSS gydymą botulino toksinu A perkėlė iš penktos terapinės pakopos į ketvirtą pakopą [2].
Straipsnyje aprašytu atveju, kaip jau minėta, prieš kreipdamasi į VUL Santaros klinikas pacientė buvo gydoma antibiotikais, analgetikais, vaistais nuo uždegimo ir anticholinerginiais vaistais, tačiau teigiamo poveikio negauta. Perėjus prie kitos pakopos gydymo – šlapimo pūslės hidrodilatacijos – sulaukta tik trumpalaikio pagerėjimo, todėl priimtas sprendimas taikyti ketvirtos pakopos gydymo būdą – botulino toksino A injekcijas į trikampio sritį. Po injekcijų praėjus 1, 3 ir 6 mėn., pasireiškė teigiamas poveikis: sumažėjo šlapimo pūslės skausmas, suretėjo šlapinimasis dieną ir naktį, pagerėjo gyvenimo kokybė.
Išvados
Šlapimo pūslės skausminis sindromas (intersticinis cistitas) – sudėtinga patologija, turinti daug įtakos pacientų gyvenimo kokybei. Iki šiol nėra aiški šios ligos patogenezė, todėl nėra ir tikslaus gydymo algoritmo. Dauguma ligonių gydomi pereinant nuo lengvesnio metodo prie sudėtingesnio.
Straipsnyje aprašytu atveju taikytas pakopinis gydymas. Pirmos–trečios pakopų gydymas buvo neveiksmingas, todėl pereita prie ketvirtos eilės metodo – botulino toksino A injekcijų į trikampio sritį. Pritaikius šį metodą, sulaukta teigiamo efekto.
Botulino toksino A injekcijos sumažina ŠPSS simptomus, nesukeldamos didelių komplikacijų. Gydymas botulino toksino A injekcijomis yra saugus ir veiksmingas, jis gali būti kartojamas.
Literatūra
1. EAU. Chronic Pelvic Pain. 2021. Available at: <https://uroweb.org/wp-content/uploads/EAU-Guidelines-on-Chronic-Pelvic-Pain-2021.pdf>.
2. Hanno PM, Erickson D, Moldwin R, Faraday MM. Diagnosis and Treatment of Interstitial Cystitis/Bladder Pain Syndrome: AUA Guideline Amendment. J Urol 2015; 193(5): 1545–1553.
3. Tyagi P, Moon CH, Janicki J, Kaufman J, Chancellor M, Yoshimura N, Chermansky C. Recent advances in imaging and understanding interstitial cystitis. F1000Research 2018; 7: F1000 Faculty Rev-1771.
4. Koçak T, Acar Ö, Tarhan F, Tefik T, Oktar TM, Tarcan T. Bladder Pain Syndrome (Interstitial Cystitis) Consensus 2019: The Report of the Turkish Continence Society Bladder Pain Syndrome/Interstitial Cystitis Working Group. J Urol Surg 2020; 7(4): 251–262.
5. Calik G, de la Rosette J. Bladder Pain Syndrome: A Review. EMJ Urol 2020; 8(1): 38–45. Available at: <https://emj.emg-health.com/wp-content/uploads/sites/2/2020/05/Bladder-Pain-Syndrome-A-Review.pdf>.
6. Patnaik SS, Laganà AS, Vitale SG, Butticè S, Noventa M, Gizzo S, Valenti G, Rapisarda AMC, La Rosa VL, Magno C, Triolo O, Dandolu V. Etiology, pathophysiology and biomarkers of interstitial cystitis/painful bladder syndrome. Arch Gynecol Obstet 2017; 295(6): 1341–1359.
7. Clemens JQ, Mullins C, Ackerman AL, Bavendam T, van Bokhoven A, Ellingson BM, Harte SE, Kutch JJ, Lai HH, Martucci KT, Moldwin R, Naliboff BD, Pontari MA, Sutcliffe S, Landis JR, MAPP Research Network Study Group. Urologic chronic pelvic pain syndrome: insights from the MAPP Research Network. Nat Rev Urol 2019; 16(3): 187–200.
8. Kuret T, Peskar D, Erman A, Veranič P. A Systematic Review of Therapeutic Approaches Used in Experimental Models of Interstitial Cystitis/Bladder Pain Syndrome. Biomedicines 2021; 9(8): 865.
9. McKernan LC, Walsh CG, Reynolds WS, Crofford LJ, Dmochowski RR, Williams DA. Psychosocial co-morbidities in Interstitial Cystitis/Bladder Pain syndrome (IC/BPS): A systematic review. Neurourol Urodyn 2018; 37(3): 926–941.
10. Alsulaiman OA, Saad S, Osman NI, Chapple CR. Role of Surgery in Bladder Pain Syndrome. Curr Bladder Dysfunct Rep 2021; 16(4): 87–96.
11. Matak I, Bölcskei K, Bach-Rojecky L, Helyes Z. Mechanisms of Botulinum Toxin Type A Action on Pain. Toxins 2019; 11(8): 459.
12. Chen JL, Kuo HC. Clinical application of intravesical botulinum toxin type A for overactive bladder and interstitial cystitis. Investig Clin Urol 2020; 61(Suppl 1): S33.
13. Giannantoni A, Gubbiotti M, Bini V. Botulinum Neurotoxin A Intravesical Injections in Interstitial Cystitis/Bladder Painful Syndrome: A Systematic Review with Meta-Analysis. Toxins 2019; 11(9): 510.
14. Wang J, Wang Q, Wu Q, Chen Y, Wu P. Intravesical Botulinum Toxin A Injections for Bladder Pain Syndrome/Interstitial Cystitis: A Systematic Review and Meta-Analysis of Controlled Studies. Med Sci Monit 2016; 22: 3257–3267.
15. Kuo HC, Chancellor MB. Comparison of intravesical botulinum toxin type A injections plus hydrodistention with hydrodistention alone for the treatment of refractory interstitial cystitis/painful bladder syndrome. BJU Int 2009; 104(5): 657–661.
16. Kuo HC, Jiang YH, Tsai YC, Kuo YC. Intravesical botulinum toxin-A injections reduce bladder pain of interstitial cystitis/bladder pain syndrome refractory to conventional treatment – A prospective, multicenter, randomized, double-blind, placebo-controlled clinical trial: Intravesical BoNT-A for Interstitial Cystitis. Neurourol Urodyn 2016; 35(5): 609–614.
17. Pinto R, Lopes T, Frias B, Silva A, Silva JA, Silva CM, Cruz C, Cruz F, Dinis P. Trigonal Injection of Botulinum Toxin A in Patients with Refractory Bladder Pain Syndrome/Interstitial Cystitis. Eur Urol 2010; 58(3): 360–365.
18. Kuo YC, Kuo HC. Adverse Events of Intravesical OnabotulinumtoxinA Injection between Patients with Overactive Bladder and Interstitial Cystitis – Different Mechanisms of Action of Botox on Bladder Dysfunction? Toxins 2016; 8(3): 75.
19. Akiyama Y, Nomiya A, Niimi A, Yamada Y, Fujimura T, Nakagawa T, Fukuhara H, Kume H, Igawa Y, Homma Y. Botulinum toxin type A injection for refractory interstitial cystitis: A randomized comparative study and predictors of treatment response. Int J Urol 2015; 22(9): 835–841.
20. Lee CL, Kuo HC. Long-Term Efficacy and Safety of Repeated Intravescial OnabotulinumtoxinA Injections Plus Hydrodistention in the Treatment of Interstitial Cystitis/Bladder Pain Syndrome. Toxins 2015; 7(10): 4283–4293.
21. Pinto R, Lopes T, Silva J, Silva C, Dinis P, Cruz F. Persistent Therapeutic Effect of Repeated Injections of Onabotulinum Toxin A in Refractory Bladder Pain Syndrome/Interstitial Cystitis. J Urol 2013; 189(2): 548–553.
22. Pinto RA, Costa D, Morgado A, Pereira P, Charrua A, Silva J, Cruz F. Intratrigonal OnabotulinumtoxinA Improves Bladder Symptoms and Quality of Life in Patients with Bladder Pain Syndrome/Interstitial Cystitis: A Pilot, Single Center, Randomized, Double-Blind, Placebo Controlled Trial. J Urol 2018; 199(4): 998–1003.